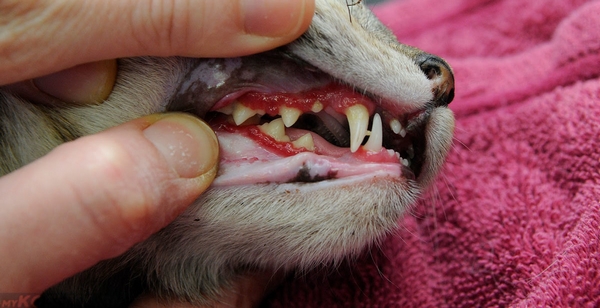
Калицивирозом могут заразиться кошки через контакт с инфицированными животными, а также через предметы, на которых находится вирус. Вирус устойчив к внешней среде и может сохраняться на поверхностях длительное время.
Основной причиной калицивироза является инфекция, вызванная калицивирусом. Он поражает верхние дыхательные пути и слизистые оболочки ротовой полости, что приводит к образованию изъязвлений.
Симптомы включают:
— Кашель
— Чихание
— Слюнотечение
— Изъязвления во рту
— Лихорадка
В тяжелых случаях возможны пневмония и артрит.
Диагностика калицивироза основывается на клинических признаках и лабораторных тестах, которые подтверждают наличие вируса.
Лечение включает поддерживающую терапию, направленную на облегчение симптомов. В некоторых случаях могут применяться противовирусные препараты.
Профилактика калицивироза включает вакцинацию и соблюдение гигиенических норм, что помогает снизить риск заражения.
Возбудитель калицивироза кошек
Возбудителем заболевания является вирус из семейства калицивирусов. Он имеет несколько штаммов, отличающихся антигенным составом. Разные штаммы могут вызывать заболевание с различной степенью тяжести.
Калицивирус вне организма сохраняется до семи дней и относительно устойчив к большинству дезинфектантов.
Источником инфекции являются больные кошки и вирусоносители.
Передача вируса происходит несколькими путями:
- при прямом контакте с больным животным или носителем (воздушно-капельным путем и при тесном контакте);
- через предметы, с которыми контактировало больное животное (одежда, игрушки, посуда, руки хозяина).
Основные причины заболевания:
Основные причины распространения калицивироза у кошек:
- Отсутствие или несвоевременная вакцинация против калицивироза;
- Неконтролируемое массовое содержание кошек;
- Нарушение гигиенических норм;
- Плохая вентиляция помещений, способствующая накоплению вируса.
Симптоматика калицивирусной инфекции
Тяжесть болезни зависит от возраста, иммунитета и общего состояния животного. Маленькие котята более восприимчивы к инфекции, и у них выше риск летального исхода.
Инкубационный период составляет 1-5 суток. В зависимости от штамма вируса, болезнь может длиться 2-3 недели, а симптомы варьируются.
Типичные симптомы:
- язвы на языке, деснах, твердом небе и кончике носа;
- опухшие десны, которые могут быть бледными или красными;
- неприятный запах изо рта;
- общее угнетенное состояние;
- частичная или полная потеря аппетита;
- выделения из глаз и носа;
- кашель.
Менее распространенные симптомы:
- повышение температуры до 40-40.5 °C (обычно проходит в течение 3 дней);
- одышка, частое и затрудненное дыхание, в тяжелых случаях может развиться пневмония;
- хромота, вызванная артритом.
Диагностика калицивироза у кошек
Диагностика болезни включает исключение заболеваний с похожими симптомами, таких как вирусный ринотрахеит, герпесвирусная инфекция, неинфекционный гингивит, хламидиоз и вирусный лейкоз, при котором также могут наблюдаться изъязвления во рту.
Ветеринарный врач устанавливает диагноз на основе клинических симптомов и анализа крови на наличие возбудителя.
Лечение калицивирусной инфекции
Лечение направлено на устранение бактериальной инфекции и предотвращение вторичных инфекций, возникающих из-за снижения иммунитета. Для этого назначаются антибиотики.
При отсутствии аппетита и повышенной температуре врач назначает инфузионную терапию.
Используются специальные препараты для промывания ротовой полости и глаз, а также для обработки изъязвленных слизистых оболочек.
Для ускорения выздоровления необходимо соблюдать диету: еда должна быть жидкой, приятной на вкус и запах, а также калорийной.
Важно регулярно проветривать помещение, где находится животное, чтобы избежать накопления вируса.
Следует помнить, что большинство кошек могут распространять вирус со слюной в течение 30 дней после выздоровления. Некоторые кошки остаются вирусоносителями значительно дольше и представляют опасность для других животных.
Профилактика калицивироза
В настоящее время лучшей профилактикой кальцивироза у кошек является ежегодная вакцинация. Она формирует стойкий иммунитет или облегчает течение болезни в случае заражения. Вакцина от кальцивироза доступна в составе комплексных вакцин.
Дополнительные меры профилактики включают:
- Соблюдение гигиенических норм при групповом содержании животных.
- Элементарная гигиена хозяев (мытье рук после контакта с другими животными).
- Изоляция переболевшего калицивирозом животного от других кошек на срок не менее 30 дней.
- Дезинфекция посуды и предметов, которыми пользовалось больное животное.
Кальцивирус кошек (feline calicivirus/fcv) — РНК-вирус семейства Caliciviridae, широко распространенный среди кошек.
Вирус высоко контагиозен и вызывает болезни верхних дыхательных путей. В тяжелых случаях может затрагивать другие органы.
Эпидемиология: высокий уровень заболеваемости наблюдается в местах скученного содержания кошек, достигая 25-90% популяций. Вирус устойчив в окружающей среде до 4 недель и более при низких температурах.
Стандартный путь передачи — через выделения верхних дыхательных путей, а также прямой контакт с больными или носителями вируса. Возможна бесконтактная передача через предметы ухода и клетки. Заражение также может происходить через блох и их фекалии, где вирус сохраняется до 8 дней.
Кальцивирус часто мутирует, что затрудняет выделение «типичного» штамма для вакцин и снижает уровень заражения популяций кошек. Вспышки суперинфекций могут приводить к системному кальцивирозу с высокой смертностью, превышающей 50%. Вакцинация в таких случаях неэффективна.
Выделенный кальцивирус генетически отличается от ранее известных штаммов. Перемещение кошек в новые популяции и высокая степень размножения вируса в больших колониях создают условия для появления супервирулентных штаммов.
Механизм развития
Ворота инфекции — слизистая носа, рта, конъюнктивы и ротоглотки.
Инкубационный период составляет 2-10 дней. Виремия может быть неустойчивой и проявляется через 3-4 недели после заражения. На слизистых оболочках образуются язвы.
Период заживления длится 2-3 недели.
Вирус выделяется до 30 дней, а вирусоносительство может сохраняться пожизненно.
Осложненное течение включает пневмонию, от локальных поражений до генерализованных тяжелых процессов. Также возможен синовит, проявляющийся хромотой, после перенесенной респираторной формы.
Системный кальцивироз характеризуется тяжелым васкулитом и поражением других систем и органов у животного, что приводит к высокой смертности.
Клинические признаки:
Поражение языка и ротовой полости проявляется болезненностью, гиперсаливацией и трудностями при приёме пищи. Наблюдаются повышенная температура, вялость и невыраженный ринит. При пневмонии возникают одышка, кашель, слабость и хромота.
Системный кальцивироз:
- Синдром системной воспалительной реакции.
- Синдром диссеминированного внутрисосудистого свертывания.
- Полиорганная недостаточность.
Внешние поражения:
Подкожные отеки (в конечностях и на голове), изъязвления в ротовой полости, изъязвления на коже различной степени, пневмония, некрозы печени, селезёнки и поджелудочной железы.
Хронический лимфоцитарно-плазмоцитарный стоматит может свидетельствовать о носительстве кальцивируса. Вероятной причиной стоматита является иммунная реакция кошки.
Диагностика:
ПЦР-диагностика.
Материал для анализа (смывы с конъюнктивы, ротоглотки, носа, кожи, фрагменты тканей легких) не чувствителен к мутациям вируса, но может быть чувствителен после вакцинации живой вакциной.
Положительный результат следует оценивать с учетом клинических признаков и возможных других причин (герпесвирус, бордетелла, хламидии), а также учитывать вторичные или сочетанные инфекции.
Серология в практике не используется.
Животное не выделяет кальцивирус при наличии трех отрицательных результатов с интервалом в неделю.
Лечение:
Специфического лечения не существует, только симптоматическое и поддерживающее.
Применяются антибиотики для профилактики вторичных бактериальных инфекций, а также обезболивающие.
Кормление должно быть щадящим для слизистых оболочек. При необходимости может быть установлен пищеводный зонд.
Материнские антитела обеспечивают защиту в течение первых недель жизни.
Профилактика:
Вакцинация: Группа VGG рекомендует щенкам и котятам вводить 3 дозы базовых вакцин с 6-8 недель, при этом последняя доза должна быть сделана в возрасте 20 недель или старше. Если возможно провести только однократную вакцинацию, она должна быть выполнена в возрасте от 16 недель. После начальной серии вакцинации котятам требуется ревакцинация через 12 месяцев, что завершит курс. Далее животное нужно ревакцинировать не реже одного раза в 3 года.
Соблюдайте карантин, рекомендации по вакцинации, гигиену предметов ухода и используйте дезинфектанты (с активным кислородом или хлором, но они могут вызывать раздражение слизистых оболочек при длительном контакте).
Снижайте предрасполагающие факторы: истощение, сопутствующие заболевания, условия содержания, стресс, неадекватная вентиляция и др.
При обнаружении симптомов кальцивироза незамедлительно обращайтесь к врачу!
Направления клиники:
- Вакцинация от COVID-19
- Тест на коронавирус COVID-19
Возврат к списку
Что вас интересует? Многопрофильная клиника МЕДЕЛ ждет вас по адресу: г. Казань, ул. Сибирский тракт, д. 34, корп. 5. Почта: reg1@medel.ru. Схема проезда в клиники Казани. Режим работы: с Пн по Пт 8:00 — 20:00, Суббота 8:00 — 17:00.
* Политика обработки данных
Чем можно заразиться от кошек
Хотя большинство инфекционных заболеваний кошек затрагивают только их, некоторые могут передаваться людям. Рассмотрим распространенные заболевания, переносчиками которых являются кошки, и меры профилактики для снижения риска инфицирования.
Каковы риски?
Люди с ослабленной иммунной системой более восприимчивы к этим заболеваниям.
В группу риска входят:
- младенцы,
- люди с синдромом приобретенного иммунодефицита (СПИД),
- пожилые люди,
- люди с онкологическими заболеваниями, проходящие химиотерапию,
- люди, принимающие препараты, подавляющие иммунную систему.
Бактериальные инфекции
Болезнь кошачьих царапин возникает из-за бактерии Bartonella henselae, которая находится в нормальной микрофлоре рта кошек. Инфицирование происходит при тесном контакте с кошкой (лизание, царапины, укусы). Заболевание проявляется приподнятым пятнышком с красным ободком на месте царапины, которое через 2-3 дня превращается в пузырек. Затем образуется язвочка или корочка. Увеличиваются ближайшие лимфоузлы, могут возникнуть лихорадка, головная боль, мышечные и суставные боли, усталость и плохой аппетит. Здоровые взрослые обычно быстро восстанавливаются, но у людей с нарушениями иммунной системы могут развиваться осложнения, такие как инфекции глаз, мозга и сердца.
Пастереллез чаще всего возникает после укусов или царапин кошками. Клинические формы заболевания делятся на три группы:
- кожная – припухлость, болезненность, нагноение (флегмона);
- легочная – протекает как хронический бронхит, иногда с развитием бронхэктазов или интерстициальной пневмонии;
- септическая – тяжелая форма с высокой лихорадкой и осложнениями, такими как эндокардит, абсцессы мозга, гнойный менингит и гнойные артриты.
Сальмонеллез чаще встречается у кошек, питающихся сырым мясом или дикими птицами. Инфицирование человека может произойти при уборке кошачьего туалета, так как возбудитель выделяется с фекалиями. Симптомы у человека: диарея, лихорадка и боли в животе.
Паразитарные инфекции
Блохи – наиболее распространенные внешние паразиты кошек, их укусы вызывают зуд и воспалительные реакции. Блохи также являются переносчиками яиц ленточных червей. При проглатывании блох яйца гельминтов попадают в кишечник кошки, где начинают размножаться.
Чесотка – инфекция, вызванная клещом Sarcoptes scabiei, также может передаваться от кошек людям. Характерные признаки: зуд и сыпь, часто с вторичными гнойничковыми элементами.
Некоторые кишечные паразиты кошек, такие как круглые черви (Toxocara) и анкилостомы (Ancylostoma), могут вызывать заболевания у людей. Дети особенно подвержены риску из-за большей вероятности контакта с загрязненной почвой. Хотя большинство инфицированных не проявляют симптомов, некоторые могут заболеть.
Токсокароз (toxocariasis) проявляется лихорадкой, бронхитом, пневмонией, увеличением печени и селезенки, эозинофилией.
Анкилостомоз – гельминтоз, сопровождающийся аллергическими поражениями кожи, органов дыхания и железодефицитной анемией.
Грибковые инфекции
Стригущий лишай у людей проявляется в виде круглых, красных, зудящих поражений. Заражение происходит при контакте с кожей или шерстью зараженного животного. Зараженные кошки выделяют споры грибов, способные вызывать инфекцию в течение месяцев.
Протозойные инфекции
Наиболее распространенные протозойные заболевания у кошек и людей – криптоспоридиоз, лямблиоз и токсоплазмоз.
Токсоплазмоз передается через фекалии кошек. Симптомы включают гриппоподобные боли в мышцах, лихорадку и головную боль. У беременных токсоплазмоз может привести к выкидышу или тяжелым поражениям плода.
Криптоспоридиоз – кишечная инфекция, вызываемая простейшими, проявляется водянистым поносом и лихорадкой, чаще у детей.
Лямблиоз проявляется аллергическими и неврологическими реакциями.
Вирусные инфекции
Бешенство – острое вирусное заболевание, всегда заканчивающееся смертью. Инфекция передается через укус зараженного животного. В целях защиты здоровья человека проводится вакцинация кошек против бешенства. В случае укуса необходимо провести вакцинацию не позднее 14 дней.
Меры предосторожности:
- Мойте руки перед едой и после общения с кошками.
- Убирайте кошачий туалет в перчатках.
- Регулярно вакцинируйте кошек против бешенства.
- Обрабатывайте кошек от блох.
- Не позволяйте кошке лизать открытые раны или ваше лицо.
При царапинах или укусах немедленно промойте рану под проточной водой. Если появляются признаки воспаления, нагноения или увеличение лимфатических узлов, обратитесь за медицинской помощью.
- Держите кошек в помещении, избегайте контактов с безнадзорными животными.
- Не позволяйте кошкам контактировать с грызунами или пить из луж.
- Лицам с иммунодефицитом рекомендуется избегать общения с кошками.
- Устанавливая песочницы для детей, выбирайте закрывающееся оборудование.
Ещё по теме.
Содержание статьи:
Воспаление лимфоузлов (лимфаденит) — это воспалительное поражение, которое может быть специфическим или неспецифическим. Оно возникает при попадании в лимфатическую систему различных микроорганизмов (бактерий, грибов, вирусов) или их токсинов.
Чаще всего лимфаденит не является самостоятельным заболеванием, а развивается на фоне патологий в других органах и системах. Он обычно сопровождает инфекционные болезни. Однако длительное воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к тому, что лимфаденит станет самостоятельной патологией и вызовет серьезные осложнения.
Классификация лимфоузлов
Лимфоузлы, вместе с лимфатическими капиллярами, сосудами, стволами, протоками и органами (селезенка, тимус, костный мозг, миндалины), составляют лимфатическую систему организма.
Функции лимфатической системы:
- Транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов.
- Кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов.
- Барьерная – обезвреживание и выведение бактерий, вирусов и других чуждых агентов.
Лимфатические узлы имеют округлую или овальную форму и размер от нескольких миллиметров до 1-2 сантиметров. Они выполняют роль биологического фильтра. Лимфа, проходя через узлы, очищается от бактерий и токсинов, которые захватываются и уничтожаются лимфоидными фолликулами и тяжами лимфоцитов. В лимфоузлах также вырабатываются антитела, формируется «иммунная память», а также образуются фагоциты и лимфоциты.
Группы лимфатических узлов:
- Лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- Лимфатические узлы верхних конечностей:
- подмышечные;
- локтевые;
- Лимфоузлы груди:
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- Лимфатические узлы брюшной полости и таза:
- поясничные;
- брыжеечные;
- подвздошные;
- Лимфоузлы нижних конечностей:
- подколенные;
- паховые.
Причины патологии
Воспаление лимфатических узлов делится на неспецифическое и специфическое.
Неспецифический лимфаденит чаще всего вызывается гноеродными бактериями (стафилококками, стрептококками) и продуктами их жизнедеятельности. Он может сопровождать следующие патологии:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания ЛОР-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Специфический лимфаденит вызывается инфекционными агентами, связанными с определенными заболеваниями. Он сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия — это увеличение лимфатических узлов, которое не всегда связано с воспалением. Она может возникать при злокачественных новообразованиях, аллергических реакциях и аутоиммунных заболеваниях. Увеличение и воспаление лимфоузлов иногда наблюдается у мужчин и женщин, занимающихся тяжелым физическим трудом или интенсивными тренировками. Это связано с тем, что лимфатические узлы пропускают большое количество лимфы, оттекающей от тканей и мышц при высокой физической активности.
Симптомы лимфаденита
Симптомы зависят от формы воспаления лимфоузлов — острой или хронической — и от того, вызвано ли оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита делится на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого лимфаденита:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Катаральная фаза характеризуется незначительным увеличением пораженного лимфоузла, изменением его плотности и невыраженной болезненностью. Общие симптомы отсутствуют.
Серозная фаза сопровождается распространением воспаления на окружающие ткани, усилением болезненности и гиперемией кожи в области поражения. Общая симптоматика нарастает, возможно развитие лимфангита.
Гнойная фаза проявляется усилением местных симптомов: гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Общая интоксикация усиливается. При нагноении лимфоузла и его расплавлении на коже в области инфильтрата появляется флюктуация — ощущение волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без ярко выраженных симптомов. Лимфоузлы увеличены, малоболезненные, плотные и не спаяны с окружающими тканями. При длительном течении болезни лимфоидная ткань может разрастаться или заменяться соединительной, что приводит к сморщиванию лимфоузлов и утрате их функций. Возможны очаги распада и некроза узла, а также осложнения, связанные с нарушением лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит проявляется увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение прилежащих тканей) и часто некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации выявляется цепочка умеренно увеличенных лимфоузлов, которые не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов необходимо обратиться к терапевту, педиатру или хирургу. Если есть сопутствующие заболевания, могут потребоваться консультации инфекциониста, дерматовенеролога или онколога.
Диагностика неспецифического лимфаденита обычно не вызывает трудностей. Диагноз основывается на:
- жалобах пациента – боли, общих симптомах;
- анамнезе – времени начала заболевания, интенсивности, наличии сопутствующих патологий;
- общем осмотре – размере и консистенции лимфоузла, его подвижности, отеке и гиперемии окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи и биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся исследования для выявления первичного очага: анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для определения возбудителя.
Дополнительные обследования могут включать:
- рентгенографию грудной клетки;
- ультразвуковую доплерографию лимфатических сосудов;
- рентгенографию лимфатических сосудов с контрастом;
- компьютерную или магнитно-резонансную томографию пораженных лимфоузлов;
- лимфосцинтиграфию.
При хроническом воспалении лимфатических узлов рекомендуется провести пункционную биопсию или иссечение узла с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита включает кистозные образования, заболевания слюнных желез, гидраденит, последствия миозитов, добавочную дольку молочной железы и поражения узлов при злокачественных новообразованиях.
Лечение воспаления лимфоузлов
Для устранения первичного очага инфекции необходимо провести следующие мероприятия:
- Антибактериальная терапия — назначаются антибиотики широкого спектра или, при известном возбудителе, препараты узкого действия.
- Противовирусные средства — применяются при вирусной этиологии заболевания.
- Противовоспалительные препараты — помогают снять боль, снизить температуру и улучшить общее состояние.
- Антигистаминные средства — уменьшают проницаемость капилляров и отечность.
- Дезинтоксикационная терапия — осуществляется энтерально (обильное питье) или парентерально (внутривенное введение) для выведения токсинов и продуктов распада бактерий.
Кроме медикаментов, для лечения лимфаденита используется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез и лазерное воздействие.
Пациентам с воспалением лимфатических узлов рекомендуется полноценное питание с балансом белков, жиров и углеводов, а также обильное питье. Важно обеспечить достаточное поступление витаминов и микроэлементов.
Если консервативная терапия неэффективна, а также при гнойном лимфадените или аденофлегмоне показано хирургическое вмешательство. Под местной или общей анестезией удаляются содержимое и пораженные ткани узла. Операционный материал отправляется на гистологическое исследование. В рану устанавливается дренаж для оттока содержимого, который удаляется через несколько дней, после чего края раны сшиваются.
Осложнения заболевания
Переход острого лимфаденита в хроническую форму — частое осложнение воспаления лимфоузлов. Долгое время состояние может не проявляться, но при переохлаждении или ослаблении организма лимфоузел может воспалиться и развиться нагноение.
При длительном остром лимфадените или обострении хронического процесса без лечения существует риск аденофлегмоны — разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона проявляется тяжелым состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, а также плотным воспалительным инфильтратом в области воспаленного лимфатического узла. Это состояние требует неотложной помощи.
Реже возникают абсцесс — нагноение лимфоузла с четкими границами, или флегмона — гнойное поражение без четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний и отсутствии адекватной терапии существует риск сепсиса. В этом случае возбудитель лимфаденита попадает в кровь, поражает различные органы и может привести к полиорганной недостаточности и летальному исходу.
Застой лимфы при воспалении лимфатических узлов может вызвать тромбофлебит, отеки и слоновость.
Профилактика лимфаденита
Заболевание часто вызывается неспецифическими возбудителями, поэтому специфической профилактики не существует. Важно вести здоровый образ жизни и отказаться от вредных привычек. Для поддержания иммунитета необходимо соблюдать сбалансированный рацион, включающий достаточное количество белка, полиненасыщенных жиров, овощей и фруктов, а также обеспечивать полноценный сон и умеренную физическую активность.
Людям с хроническими заболеваниями следует регулярно посещать врача и следить за состоянием здоровья. Всем рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как заболевания зубов, десен и ротовой полости часто становятся причиной лимфаденита.
При первых признаках заболевания не стоит ждать, когда воспаление лимфоузлов пройдет самостоятельно. Необходимо как можно быстрее обратиться к врачу, чтобы избежать осложнений и перехода болезни в хроническую форму.
Источники статьи:
- Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169
- Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65
- Лимфаденопатии в клинической практике. Войцеховский В.В. Амурский медицинский журнал, 2017 с. 8-19
- Дифференциальная диагностика лимфаденопатий. Суханов С. А., Мекешкина Е. А., Ложкин Е. А., Кирьянов Н. А. Крымский журнал экспериментальной и клинической медицины, 2020. с. 118
- Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84
Статья опубликована: 15.02.2018 г. Последнее обновление: 28.09.2021 г. Читайте также Ожирение, или как правильно худеть
Ожирение — один из главных факторов, увеличивающих риск преждевременной смерти, так как при этом высока вероятность развития целой группы заболеваний.
Остеопороз – это прогрессирующее заболевание скелета, характеризующееся снижением массы костей и нарушением структуры (микроархитектоники) костной ткани.
Аутоиммунный тиреоидит – хроническое воспалительное заболевание щитовидной железы, связанное с разрушением клеток этого органа.