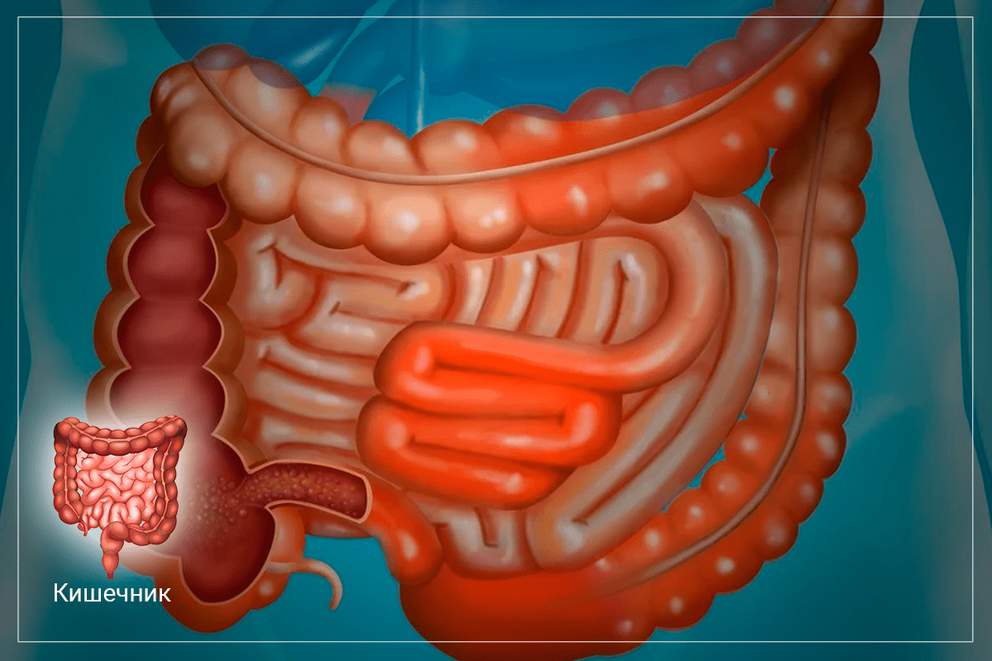
Мальдигестия или прямая угроза для кишечника
Синдром недостаточности пищеварения, или синдром мальдигестии, встречается довольно часто. Основной причиной нарушения пищеварения считается недостаточная выработка пищевых ферментов, расщепляющих компоненты пищи. Это состояние проявляется выраженными симптомами, которые побуждают человека обратиться за медицинской помощью.
Характеристики состояния
Синдром мальдигестии возникает из-за функциональной недостаточности поджелудочной железы, желудка или кишечника. Это состояние нарушает всасывание нутриентов, включая витамины и минералы. В результате расстройства пищеварения могут быстро привести к потере массы тела, ухудшению состояния кожи и волос, снижению иммунитета и обострению хронических заболеваний.
Остатки непереваренной пищи (химус) создают благоприятные условия для размножения патогенных микроорганизмов, что может вызвать тяжелый кишечный дисбактериоз и аллергические реакции.
Хотя существует отдельная форма мальдигестии, связанная с возрастными изменениями у пожилых людей, чаще всего это состояние наблюдается у людей молодого и среднего возраста.
Причины развития
Одной из главных причин синдрома недостаточности пищеварения является нарушение работы желудка, кишечника и поджелудочной железы, что приводит к снижению продукции пищеварительных ферментов. К другим факторам, способствующим развитию этого состояния, относятся:
Нарушение желчеобразования и желчевыделения:
- Замедление кишечной перистальтики.
- Дисбактериоз кишечника.
- Эндокринные патологии.
Синдром недостаточности пищеварения делится на полостную, пристеночную и внутриклеточную мальдигестию. Полостная мальдигестия возникает при муковисцидозе, хроническом воспалении поджелудочной железы и после операций на этом органе. Снижение активности ферментов, отвечающих за расщепление пищи, наблюдается при хроническом гастрите. Также мальдигестии способствуют язва желудка и синдром раздраженного кишечника, при которых нарушается транзит химуса.
Пристеночное пищеварение нарушается при повреждении клеток эпителия кишечника (энтероцитов), что наблюдается при целиакии, болезни Крона и различных энтеритах.
Непереваренные остатки пищи, задерживаясь в просвете кишечника, провоцируют дисбактериоз и образуют токсические вещества (скатол, аммиак, индол), которые раздражают и повреждают слизистую оболочку кишечника.
Клинические симптомы
Распознать расстройства кишечника при мальдигестии можно по следующим клиническим признакам:
- Усиленное газообразование (метеоризм).
- Расстройства стула (диарея).
- Урчание в животе.
- Боль в околопупочной области.
- Тошнота.
- Отрыжка с неприятным запахом.
Также для мальдигестии характерны общая слабость, частичная или полная утрата аппетита и снижение массы тела. У пациентов наблюдается увеличение объема испражнений с изменением их цвета и запаха, а также маслянистые включения (стеаторея). Синдром недостаточности пищеварения часто сопровождается непереносимостью лактозы или других пищевых компонентов.
При тяжелом течении мальдигестии общее состояние пациентов резко ухудшается, нарушается всасывание биологически активных веществ, что приводит к мальабсорбции. В этом случае снижается масса тела, у женщин могут пропадать менструации, ухудшается состояние кожи, волос и ногтей.
Лечение
Одним из ключевых условий эффективного лечения мальдигестии является коррекция рациона. Из ежедневного меню исключают плохо переносимые продукты. Питание обогащают белками, углеводами и микроэлементами, при этом жиры минимизируют. Сырые фрукты и овощи также убирают из рациона. Стандартная терапия синдрома недостаточности пищеварения включает прием медикаментов с пищеварительными ферментами. Восстановление перистальтики кишечника достигается с помощью препаратов, регулирующих моторику.
Для восстановления структурно-функционального состояния ЖКТ при мальдигестии и лечения дисбактериоза целесообразно использовать метапребиотики. Они эффективно нормализуют баланс кишечной и желудочной микрофлоры, подавляют рост патогенных микроорганизмов и восстанавливают поврежденный эпителий ЖКТ. Метапребиотик Стимбифид Плюс содержит фруктополисахариды и фруктоолигосахариды, которые являются питательным субстратом для микробиоты. Кроме того, он дополнен лактатом кальция, который стимулирует рост полезных кишечных бактерий.
Комбинация этих компонентов обеспечивает быстрое, безопасное и полное восстановление пищеварительной системы, пострадавшей от мальдигестии. Рациональное питание и прием метапребиотика Стимбифид Плюс в профилактических целях помогут избежать дисбиоза кишечника и расстройств пищеварения. Метапребиотик подходит для людей любого возраста.
Ларингофарингеальный рефлюкс (ЛФР) — это заброс желудочного содержимого (кислоты и ферментов, таких как пепсин) в гортань, что приводит к охриплости, ощущению кома в горле, затруднению глотания, кашлю и чувству слизи в гортаноглотке.
Рефлюкс как причина этих симптомов без гастроэзофагеальной рефлюксной болезни (ГЭРБ) вызывает споры. Руководства специализированных обществ по ларингологии и гастроэнтерологии представляют разные мнения. Обе группы признают, что интерпретация исследований затруднена из-за неопределенных диагностических критериев ЛФР, различных показателей ответа на лечение и значительного эффекта плацебо.
Данные о распространенности ЛФР ограничены: примерно у 30% здоровых людей фиксируются эпизоды рефлюкса на суточной pH-метрии или обнаруживаются изменения в гортани.
ЛФР может вызывать гортанные симптомы как напрямую, так и косвенно. Прямой механизм включает раздражение слизистой оболочки гортани едкими веществами — рефлюксатами (кислота, пепсин). Косвенный механизм связан с раздражением пищевода, что приводит к гортанным рефлексам и симптомам.
Инфекция Helicobacter pylori также может играть роль. Распространенность H. pylori среди пациентов с ЛФР составляет около 44%.
Ларингофангеальный рефлюкс и ГЭРБ
Хотя кислота желудка присутствует как при ЛФР, так и при ГЭРБ, между ними есть значительные различия, которые делают ЛФР отдельным клиническим объектом.
- Изжога является обязательным признаком ГЭРБ, но наблюдается только у 40% пациентов с ЛФР.
- У большинства пациентов с ГЭРБ при биопсии выявляют эзофагит, тогда как у пациентов с ЛФР это происходит лишь в 25% случаев.
- ГЭРБ считается проблемой нижнего сфинктера пищевода и чаще возникает в положении лежа. В отличие от этого, ЛФР рассматривается как проблема верхнего сфинктера пищевода и чаще проявляется в вертикальном положении во время физической активности.
- Для развития ЛФР требуется значительно меньшее воздействие кислоты, чем для ГЭРБ.
Существует также ряд существенных различий между слизистой оболочкой пищевода и гортани.
- Нормой для кислотного рефлюкса в пищеводе считается до 50 эпизодов в день, в то время как 4 эпизода заброса рефлюксата в гортань уже выходят за пределы нормы.
- В гортани рефлюксат сохраняется значительно дольше, чем в пищеводе, где перистальтика помогает устранить кислоту, что приводит к дополнительному раздражению.
- Эпителий гортани тонкий и менее устойчив к химическим повреждениям от пепсина и кислоты.
Симптомы ларингофарингеального рефлюкса
- Дисфония (охриплость);
- кашель;
- ощущение кома в горле;
- дискомфорт и слизь в горле;
- дисфагия (нарушение глотания).
Некоторые исследователи полагают, что хроническое раздражение гортани может способствовать развитию карциномы у пациентов, не употребляющих алкоголь и не курящих, хотя подтверждающих данных нет.
Симптомы, характерные для ЛФР, могут также быть вызваны следующими состояниями:
- постназальный синдром;
- аллергический ринит;
- вазомоторный ринит;
- инфекции верхних дыхательных путей;
- привычное покашливание;
- употребление табака или алкоголя;
- чрезмерное использование голоса;
- изменение температуры или климата;
- эмоциональные проблемы;
- раздражители окружающей среды;
- блуждающая нейропатия.
Диагностика
Существуют разногласия по поводу диагностики ЛФР.
Большинству пациентов диагноз ставится клинически на основе симптомов, связанных с ЛФР. При ларингоскопии (осмотре гортани) выявляются отечность и гиперемия различной степени. Однако слабая корреляция между симптомами и эндоскопическими данными ставит под сомнение использование эндоскопических методов диагностики.
Шкала рефлюксных признаков и индекс рефлюксных симптомов подходят как для диагностики, так и для мониторинга ответа на терапию.
Суточная pH-метрия с двойным сенсором, несмотря на высокую чувствительность и специфичность, вызывает сомнения, так как результаты часто не коррелируют с тяжестью симптомов.
Еще одним вариантом диагностики является эмпирическое назначение терапии ИПП.
Лечение ларингофарингеального рефлюкса
Изменение образа жизни и диета — ключевые методы лечения ЛФР и ГЭРБ. Роль медикаментозной терапии вызывает споры. Неясно, нуждаются ли в лечении пациенты без симптомов, у которых случайно выявлены признаки ЛФР. Существуют теоретические опасения, что ЛФР может увеличить риск злокачественных новообразований, но это не доказано. Тем не менее, пациентам с бессимптомным ЛФР рекомендуется соблюдать диету.
Рекомендуется отказаться от курения и алкоголя, а также исключить продукты и напитки с кофеином, шоколад, мяту. К запрещенным продуктам относятся большинство фруктов (особенно цитрусовые), помидоры, джемы, желе, соусы для барбекю и большинство заправок для салатов, острая пища. Питание должно быть дробным.
Следует избегать физических упражнений в течение как минимум двух часов после еды и не есть или не пить за три часа до сна.
Медикаментозная терапия обычно включает ингибиторы протонной помпы (ИПП), блокаторы H2 и антациды. ИПП рекомендуется принимать в течение шести месяцев большинству пациентов с ЛФР. Это время основано на результатах эндоскопических исследований, необходимых для уменьшения отека гортани, и высоком проценте рецидивов при трехмесячном курсе терапии. Прекращение терапии следует проводить постепенно.
Если терапия ИПП и блокаторами H2 не дала результатов, стоит рассмотреть лечение трициклическими антидепрессантами, габапентином и прегабалином, так как одним из возможных механизмов развития рефлюкса является повышенная чувствительность гортани.
Как проходит лечение ларингофарингеального рефлюкса в клинике Рассвет?
Все пациенты с охриплостью, ощущением кома в горле, затруднением глотания, кашлем и чувством слизи в гортаноглотке проходят осмотр у оториноларинголога и гастроэнтеролога.
Проводится эндоскопическое исследование полости носа, носоглотки и гортани для исключения заболеваний, которые могут вызывать эти симптомы наряду с ЛФР. Гастроэнтеролог назначает необходимые обследования, включая тест на инфекцию H. Pylori.
Успех терапии зависит от совместного ведения пациента оториноларингологом, гастроэнтерологом, а в некоторых случаях — психиатром и психотерапевтом.
Статья проверена врачами Euromed Clinic✅
Согласно исследованиям, коронавирус нарушает работу дыхательной, иммунной, сердечно-сосудистой и других систем. COVID-19 также негативно влияет на органы желудочно-кишечного тракта, особенно на печень, вызывая ее дисфункцию.
Основные функции печени
Печень ― жизненно важный орган, выполняющий множество функций.
Печень — крупнейшая железа в организме человека, расположенная в брюшной полости под диафрагмой. Она занимает почти весь верхний правый отдел брюшной полости.
Одной из главных функций печени является детоксикация — нейтрализация и выведение токсических веществ, поступающих в кровь (алкоголь, медикаменты, токсины, образующиеся в ходе жизнедеятельности патогенов и др.).
Печень также избавляет организм от ядовитых продуктов, образующихся в процессе обмена веществ (аммиак, фенол, этанол, ацетон, продукты распада белка и др.). Она участвует в регуляции водного обмена и синтезе иммуноглобулинов, антител и других важных белков иммунной системы.
Печень синтезирует желчь и ферменты, участвующие в пищеварении. Орган регулирует обмен аминокислот и биологически активных веществ (витаминов и гормонов). В печени сахар откладывается в виде гликогена, который при низком уровне сахара в крови расщепляется на глюкозу и поступает в кровь.
Многообразие функций печени подчеркивает её важную роль в организме. Правильная работа печени поддерживает здоровье всего организма. Однако печень уязвима и подвержена влиянию различных факторов.
Важно! Информация из статьи не предназначена для самодиагностики и самолечения. Назначить обследования, установить диагноз и составить план лечения может только врач на консультации!
Как ковид влияет на печень?
Ученые выяснили, что коронавирус напрямую поражает печень, что подтверждается патологоанатомическими исследованиями пациентов с COVID-19, в тканях которых обнаружен вирус.
Согласно исследованиям, вирус SARS-CoV-2 проникает в клетки хозяина через взаимодействие своего S-белка с мембранным белком ACE2 человека. Рецептор ACE2 широко распространен в клетках сердца, поджелудочной железы, кишечника, почек и эндотелиях сосудов. Это приводит к системному повреждению организма.
В эпителиальных клетках, выстилающих желчные протоки (холангиоцитах), также содержится ACE2. Вирус связывается с ACE2 на холангиоцитах, что вызывает их дисфункцию и разрушение клеток печени. Под воздействием SARS-CoV-2 ухудшаются барьерные и транспортные функции холангиоцитов, что приводит к воспалению печени и образованию тромбов в сосудах органа.
Кроме прямого поражения печени, повреждение происходит из-за сильной иммунной реакции, сопровождающейся выбросом цитокинов — белков, образующихся в ответ на инфекцию. При высоком уровне цитокинов развивается системное воспаление: чем больше клеток, тем больше выделяемых цитокинов и новых иммунных клеток. Это может привести к реактивному гепатиту — вторичному воспалению тканей печени.
Повреждение печени также связано с гипоксией (кислородным голоданием), возникающей на фоне легочной недостаточности. Гипоксия при пневмонии может вызвать ишемическое повреждение печени, так как снижение кислорода приводит к гибели клеток.
Дополнительно, осложнения на печень могут вызывать лекарственные препараты: антибиотики, противовирусные, жаропонижающие, гормональные и противовоспалительные средства, применяемые при COVID-19. Многие из них обладают токсическим действием на печень, что также приводит к ее повреждению.
Форма течения коронавирусной инфекции связана со степенью поражения печени. При легкой или бессимптомной форме COVID-19 нарушения функции печени обычно легкие и быстро восстанавливаются. Изменения ферментов печени в таких случаях временные и обратимые. У пациентов с тяжелым течением болезни часто наблюдаются значительные нарушения функций печени.
Ученые также отмечают, что хронические заболевания печени (например, хронический вирусный гепатит, цирроз, неалкогольное ожирение печени) ухудшают прогноз при COVID-19. Пациентам с хроническим гепатитом В может потребоваться больше времени для выведения вируса из организма. У людей с заболеваниями печени значительно увеличивается риск повреждения печени после коронавируса.
Симптомы поражения печени после коронавируса
Один из распространенных симптомов у пациентов с проблемами печени после COVID-19 — желтушность кожи и склер (белочная оболочка глаза). Это состояние называется желтуха и возникает из-за накопления билирубина в крови и тканях.
Билирубин — пигмент, составляющий желчь, образующийся в селезенке и костном мозге при распаде эритроцитов. Повышенный уровень билирубина также приводит к изменению цвета мочи, которая становится темной.
Белый налет на языке после коронавируса может сигнализировать о нарушении функции печени. При проблемах с печенью орган может увеличиваться в размерах, что вызывает тяжесть в животе, боль в правом боку и сдавленность соседних органов. Печень сама по себе не болит, так как не имеет болевых рецепторов. Боль может возникать из-за растяжения капсулы печени или давления увеличенного органа на соседние структуры.
Симптомы, такие как тошнота, горькая отрыжка, вздутие живота, нарушения стула, повышенное газообразование и неприятный привкус во рту, могут указывать на нарушение оттока желчи, необходимой для переваривания жиров. Рвота желчью при коронавирусе может свидетельствовать о сильной интоксикации.
Когда печень не справляется с очистительной функцией, в кровь проникают токсины, что вызывает недомогание, слабость и зуд кожных покровов.
Опасным симптомом является насыщенный темный цвет стула, который обычно появляется на поздних стадиях заболеваний печени, когда в желудочно-кишечном тракте открывается кровотечение.
Отечность, возникающая после коронавируса, может быть связана с нарушением синтеза белка (альбуминов), что приводит к выходу жидкости из сосудов в ткани. Кровоточивость и синяки на теле обусловлены неспособностью печени производить достаточное количество белков для нормальной свертываемости крови.
Также врачи выделяют следующие симптомы при проблемах с печенью:
- постоянная жажда;
- изменение цвета ногтей на руках и ногах;
- снижение аппетита и потеря веса.
Если вы переболели COVID-19 и испытываете один или несколько из этих симптомов, обратитесь к врачу-терапевту.
Записаться на прием к врачу-терапевту в Euromed Clinic можно онлайн или по круглосуточному телефону: +7 812 327 03 01.
Диагностика нарушения функций печени при коронавирусе
Начало большинства заболеваний печени часто проходит бессимптомно, что может привести к серьезным поражениям органа и длительному лечению.
Диагностика функций печени позволяет выявлять болезни на ранних стадиях, когда их легче и эффективнее лечить. Поэтому после выздоровления от коронавирусной инфекции и при отсутствии симптомов достаточно сдать анализ на печеночные пробы.
Биохимический анализ крови на основные показатели печени, такие как билирубин (прямой и общий) и печеночные ферменты (аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), гамма-глутамилтрансфераза (ГГТ) и щелочная фосфатаза), помогает оценить, насколько хорошо функционирует печень. Значительное повышение билирубина (гипербилирубинемия) часто наблюдается у пациентов с коронавирусной инфекцией.
Аланинаминотрансфераза — фермент, содержащийся в клетках печени. При их повреждении уровень АЛТ в крови повышается. Существенное увеличение АЛТ (более чем в десять раз) обычно связано с острым токсическим поражением печени. Небольшое повышение АЛТ характерно для инфекционных заболеваний.
АСТ — один из основных показателей при выявлении патологий печени. Важно не только содержание этих ферментов, но и соотношение АСТ/АЛТ, нормальное значение которого составляет 1,33 ± 0,42. У пациентов с различными формами коронавирусной инфекции отмечается значительное повышение активности АЛТ и АСТ. Легкое или бессимптомное течение инфекции обычно вызывает кратковременное повышение АЛТ без значительного нарушения функции печени.
Повышение щелочной фосфатазы чаще всего указывает на нарушение оттока желчи.
ГГТ — фермент, участвующий в метаболизме аминокислот. Повышенный уровень ГГТ в сыворотке крови обычно свидетельствует о затруднении оттока желчи или интоксикации, вызванной лекарственными препаратами.
При наличии отклонений в этих показателях необходимо провести комплексное обследование функционального состояния печени.
Для диагностики дополнительно к биохимическому анализу может быть назначен тест на протромбин для оценки системы свертывания крови.
Также следует оценить способность печени к синтезу холинэстеразы и холестерина, а также провести исследование белковых фракций в крови (протеинограмма).
При необходимости врач-гастроэнтеролог или терапевт назначит ультразвуковое исследование или томографию для более точной оценки размеров и структуры печени, желчных протоков и желчного пузыря. При подозрении на онкологический процесс или жировое перерождение печени может быть назначена биопсия.
Восстановление печени после коронавируса
Пациенты часто спрашивают врачей, как восстановить печень после COVID-19. При незначительном повреждении органа печень может восстанавливаться самостоятельно.
Исследования показывают, что у пациентов с легкими и среднетяжелыми формами COVID-19, не имевших ранее заболеваний печени, показатели функции печени постепенно нормализуются в процессе выздоровления. Обычно пациентам с незначительными нарушениями функции печени медикаментозное лечение не требуется.
Врач-гастроэнтеролог или терапевт может рекомендовать диету для нормализации печеночных показателей.
Пациентам с острым повреждением печени врач назначает комплексное лечение. Это включает контроль основных симптомов, медикаментозную терапию, диету и общеоздоровительные мероприятия. К лекарственным средствам для лечения печени относятся гепатопротекторы — препараты, способствующие восстановлению структуры печени и снижению выраженности симптомов.
ВАЖНО! Не занимайтесь самолечением, включая прием гепатопротекторов. Лечение должен назначить только врач-гастроэнтеролог или терапевт после комплексного обследования.
Для профилактики и эффективного восстановления функций печени рекомендуется:
- соблюдать диету (исключить продукты с высоким содержанием жира, сахара и соли);
- следить за водным режимом;
- исключить алкоголь;
- избегать бесконтрольного применения лекарств (только по назначению врача);
- уделять внимание физической активности и регулярным прогулкам на свежем воздухе.
Ранняя диагностика и лечение нарушений функций печени помогут избежать необратимых изменений и осложнений, влияющих на качество и продолжительность жизни.
На сегодняшний день наиболее эффективной профилактикой COVID-19 является вакцинация. Это доступный способ защитить себя и близких от тяжелых последствий коронавируса.
Запись на вакцинацию от COVID-19 по телефону + 7 812 327 03 01
Вы внезапно и резко поправились
Ликвидация жиров из организма — одна из основных функций печени. Её работа напрямую влияет на стройность. Токсины могут мешать усвоению жиров и их выведению, что приводит к увеличению веса даже при умеренном питании. К прибавке веса могут добавиться и другие проблемы, такие как одышка и нарушения в работе сердечно-сосудистой системы.
Чувствуете усталость и подавленность даже после отдыха
Обменные процессы нарушены из-за перегрузки печени, что мешает ей выполнять свои функции. Вы можете ощущать усталость и подавленность на протяжении всего дня. Быстрая утомляемость может указывать на развитие более серьезных заболеваний, таких как неалкогольная жировая болезнь печени (НАЖБП). При длительной слабости обязательно проконсультируйтесь с врачом.
Стали больше потеть, а запах тела изменился
Повышенное потоотделение и неприятный запах тела могут указывать на проблемы с печенью. В борьбе с накопившимися токсинами организм испытывает перегрев и пытается охладиться. При этом состав выделяемых веществ изменяется, и вы можете заметить запах, напоминающий вареную капусту.
Заметили ухудшение состояния кожи и волос
Появление болезненных прыщей и воспаленных участков на коже может свидетельствовать о накоплении токсинов. Организм пытается вывести их, и в результате кожа теряет здоровый вид. Проблемы с печенью часто приводят к гормональному дисбалансу, что негативно сказывается на состоянии кожи и волос, которые могут начать интенсивно выпадать.
Аллергические реакции стали вашими постоянными спутниками
Печень не справляется с регуляцией уровня антигенов, и иммунной системе приходится активировать свои силы для борьбы с ними. Это приводит к увеличению выработки гистамина, что вызывает кожные высыпания, зуд, шелушения, отеки, головные боли и насморк.
Мучает изжога
Нарушения в работе печени изменяют pH крови и вызывают избыточную кислотность в желудке. Это раздражает стенки желудка и мешает нормальной работе сфинктера, что приводит к выбросу кислоты в пищевод. Вы можете также ощутить горечь во рту и заметить желтый налет на языке.
Дыхание потеряло свежесть
К сожалению, изменяются не только запах тела, но и запах дыхания. Кровь плохо фильтруется, желудок не справляется со своими функциями, а вредоносные бактерии размножаются активнее. Во рту может появиться неприятный привкус, например, металлический, что свидетельствует о накоплении металлов в организме. Дыхание может напоминать похмельное, даже если вы не употребляли алкоголь.
Позаботьтесь о печени и помогите ей очиститься
Не откладывайте визит к врачу при перечисленных симптомах. Начните нормализовать образ жизни уже сейчас.
Как помочь печени:
- Соблюдайте щадящую диету. Не переедайте, ешьте только при настоящем голоде. Ограничьте жирное, сладкое, соленое, кофе и алкоголь. Выбирайте хлеб из цельнозерновой муки — он богат витаминами группы В и клетчаткой.
- Пейте больше чистой воды.
- Двигайтесь. 10 тысяч шагов в день помогут улучшить здоровье.
- Поддержите работу печени с помощью природных компонентов. Средства для печени Consumed — это линия БАДов для ее здоровья: комплексы для очищения, гепатопротекторы и необходимые фосфолипиды — все на основе натуральных веществ.
БАД. НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВОМ. ПЕРЕД ПРИМЕНЕНИЕМ РЕКОМЕНДУЕТСЯ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ. Фото: Burdun / freepik.com
Печень — крупный самоочищающийся орган с высокой способностью к восстановлению. Она обезвреживает большинство веществ, поступающих в кровоток, и выполняет множество других функций. Часто пациенты пытаются самостоятельно «почистить» печень от несуществующих шлаков, что не всегда полезно. В этой статье мы рассмотрим основные симптомы поражения печени и препараты, которые чаще всего используются для ее лечения и восстановления.
Симптомы проблем с печенью
Заподозрить заболевания печени можно по следующим симптомам:
- необъяснимая слабость, утомляемость, заторможенность;
- чувство тяжести, дискомфорта или боли в правом подреберье;
- кожный зуд;
- горечь и неприятный привкус во рту, ухудшение аппетита;
- пожелтение кожи, склер глаз и видимых слизистых оболочек;
- обесцвечивание кала, потемнение мочи, высыпания на коже;
- сосудистые «звездочки» (телеангиэктазии) на теле — расширенные поверхностные сосуды в виде паутинки;
- тошнота, рвота с алой кровью из варикозно расширенных вен пищевода, вздутие живота и увеличение его объема при худых конечностях — признак свободной жидкости в брюшной полости (асцит);
- резкая потеря массы тела;
- стойкое покраснение ладоней (пальмарная эритема);
- нарушения стула — диарея, запор или их чередование;
- быстрое появление синяков даже от незначительных повреждений.
Виды заболеваний печени
Печень, желчевыводящие пути и желчный пузырь образуют гепатобилиарную систему, которая функционирует как единое целое. Поражения этой системы могут быть вызваны различными заболеваниями:
- Функциональные: нарушения обмена билирубина (синдром Жильбера), холестаз беременных.
- Диффузные: гепатит — воспаление печеночных клеток (острое или хроническое), которое может привести к циррозу при отсутствии лечения.
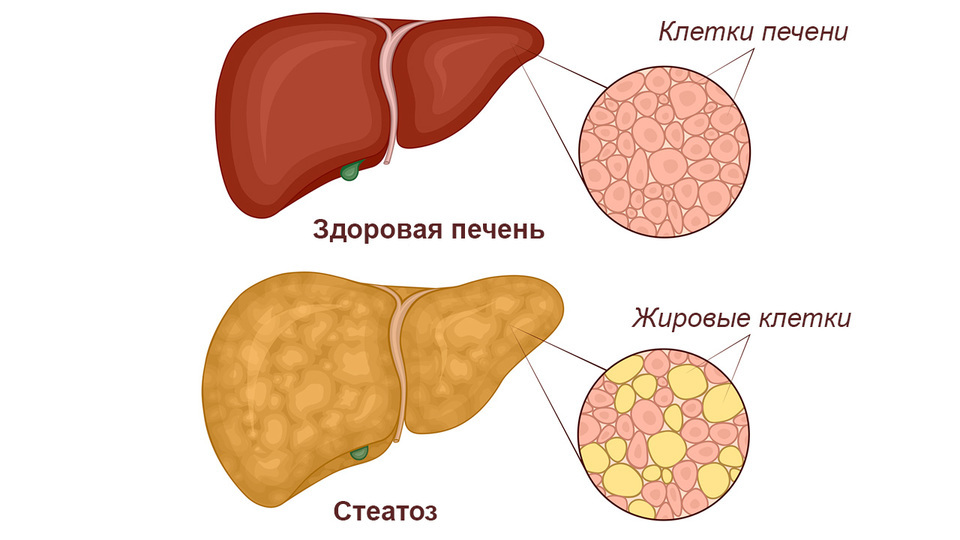
- Инфильтративные: гранулематозы (туберкулез, саркоидоз), амилоидоз (нарушение белкового обмена), избыточное накопление жира (алкогольная болезнь печени, сахарный диабет), заболевания крови, гликогенозы.
- Объемные новообразования: кисты, абсцессы, доброкачественные опухоли, рак (гепатоцеллюлярная карцинома), метастазы.
- Печеночно-билиарные: воспаление желчных протоков (холангит), обструкция при желчнокаменной болезни.
- Сосудистые: тромбоз печеночных вен, венозный застой в печени при тяжелых заболеваниях сердца и легких.
Важно отметить, что большинство хронических заболеваний печени могут долгое время не проявляться. Явные симптомы свидетельствуют о серьезном повреждении органа и запущенном процессе.
Жировое перерождение печеночных клеток наблюдается не только у людей, злоупотребляющих алкоголем. У непьющих это состояние называется «неалкогольная жировая болезнь печени» (НАЖБП).
Классификация препаратов для восстановления печени
Гепатопротекторы — это препараты для восстановления печени. Они делятся на несколько типов:
- с компонентами растительного происхождения (расторопша, солодка, артишок);
- животного происхождения;
- с эссенциальными фосфолипидами;
- с детоксикационными свойствами;
- препараты желчных кислот;
- лекарства с другими синтетическими действующими веществами.
Большинство гепатопротекторов не имеет доказательной базы и используется преимущественно в СНГ. Зарубежная медицина не признает эти препараты как эффективные средства для восстановления печени.
Восстановление печени зависит прежде всего от своевременного устранения повреждающего фактора. Поэтому применение гепатопротекторов при лечении заболеваний печени является вспомогательным.
Профилактика заболеваний печени — лучший способ заботиться о здоровье органа. Рекомендуется отказаться от курения и алкоголя, заниматься регулярной физической активностью. Также важно не забывать о вакцинации против вирусов гепатита (А, В) и инфекции COVID-19.
ТОП препаратов для восстановления печени
В рейтинг препаратов для восстановления печени в России входят следующие лекарства.
1. Карсил (Легалон, Форливер)
Экстракты расторопши, содержащие силимарин, немного стимулируют синтез белков и стабилизируют мембраны гепатоцитов, защищая их от повреждений. В инструкции указано, что препарат обладает антиоксидантными свойствами, способствует восстановлению тканей и замедляет фиброз (замещение нормальной ткани соединительной).
Тем не менее, механизм действия не полностью изучен, и доказательная база вызывает сомнения. В клинической практике эффективность экстрактов сопоставима с эффектом плацебо.
Противопоказания и особые указания. Таблетки с экстрактами расторопши применяются как вспомогательные средства при алкогольных и лекарственных гепатитах, но не могут служить основным лечением. Они умеренно усиливают выброс желчи, что может быть опасно при наличии камней в желчном пузыре.
2. Хофитол
Экстракт листьев артишока повышает антитоксические функции печени, стимулирует выработку ферментов и регенерацию тканей. Обладает выраженным желчегонным действием.
Противопоказания и особые указания. Механизм действия и состав таблеток недостаточно изучены. Применение противопоказано при желчнокаменной болезни, острых заболеваниях печени и почек. В высоких дозах может вызывать диарею.
3. Гептрал
Адеметионин — молекула, состоящая из аминокислоты метионина и АТФ, которая в норме присутствует в тканях организма.
Адеметионин является эффективным средством для восстановления печени. Он увеличивает концентрацию глутатиона, природного антиоксиданта, в клетках. При курсовом применении препарат способствует быстрому снижению уровней АСТ и АЛТ в крови и оказывает легкое успокаивающее действие. Чаще всего его используют при алкогольном и токсическом повреждении печени.
Противопоказания и особые указания. Клиническая эффективность адеметионина остается спорной, поэтому исследования его полезных свойств продолжаются. Препарат неэффективен при необратимых изменениях, таких как фиброз и цирроз.
4. Фосфоглив
Эссенциальные фосфолипиды восстанавливают клеточные мембраны и обладают антиоксидантным эффектом. Однако при пероральном приеме их биодоступность низка, что означает, что препараты могут не достигать печени.
Противопоказания и особые указания. Доказательная база отсутствует. Препараты запрещены при беременности и антифосфолипидном синдроме.
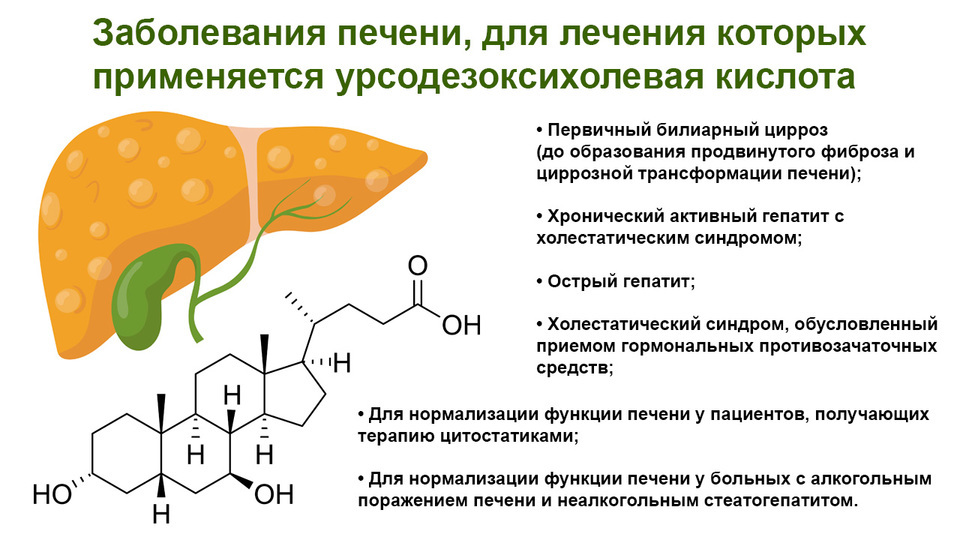
5. Урсосан
Урсодезоксихолевая кислота улучшает текучесть желчи и предотвращает образование камней в желчном пузыре. Она снижает токсичность желчных кислот для печеночных клеток и участвует в иммунной защите. Это один из немногих гепатопротекторов с доказанной эффективностью.
При длительном применении кислота может растворять мелкие камни в желчном пузыре. Она показана при рефлюксе желчи из двенадцатиперстной кишки в желудок и для лечения компенсированного первичного билиарного цирроза.
Противопоказания и особые указания. Ожидаемый побочный эффект при правильно подобранных дозах — жидкий стул. Препарат запрещен при острых воспалительных заболеваниях органов брюшной полости, кальцинированных камнях желчного пузыря, а также при декомпенсации заболеваний печени и почек.
6. Гепа-Мерц
Орнитина аспартат связывает избыточный аммиак, который выделяется при тяжелом поражении печени, например, при циррозе. Он стимулирует обмен белков, а также выработку инсулина и соматотропного гормона. Кроме того, орнитина аспартат повышает устойчивость клеток к повреждающим факторам.
Здоровая печень — здоровый мозг
Если уровень аммиака превышает норму, может развиться печеночная энцефалопатия. Это приводит к замедлению мыслительных процессов, ухудшению когнитивных функций и внимания. В тяжелых случаях возможна кома. Таким образом, для нормальной работы головного мозга необходима здоровая печень.
Противопоказания и особые указания. Не рекомендуется для лечения детей, женщин в период лактации и пациентов с тяжелой почечной недостаточностью.
7. Витамины группы В и Е
Универсальные защитники клеточных мембран обладают антиоксидантным действием. Рекомендуется получать их не из синтетических добавок, а из продуктов питания, таких как растительные масла, свежие овощи, фрукты, орехи и семена.
Противопоказания и особые указания. На синтетические витамины могут возникать аллергические реакции.
8. Метадоксил
Метадоксин усиливает метаболизм, способствует выведению спиртов из организма и снижает токсическое воздействие этанола. Применяется в комплексном лечении алкогольной болезни печени. Выпускается в форме таблеток. Дозировку и частоту приема назначает врач.
Противопоказания и особые указания. Не рекомендуется для беременных и кормящих женщин. Возможна индивидуальная непереносимость.
Лучшее средство для восстановления печени — здоровый образ жизни без избыточного употребления лекарств и БАДов. Печеночные клетки обладают высокой регенеративной способностью и часто не нуждаются в дополнительной помощи. Отказ от лишних фармацевтических средств может улучшить состояние пациента.
9. Берлитион
Альфа-липоевая (тиоктовая) кислота — природный антиоксидант, используемый для детоксикации при отравлениях. Она показана при алкогольной и диабетической полиневропатии.
Противопоказания и особые указания. Альфа-липоевая кислота усиливает действие сахароснижающих средств и снижает уровень глюкозы в крови. Препарат запрещен для женщин во время беременности и лактации, а также для детей.
10. Реамберин
Меглюмина натрия сукцинат — дезинтоксикационное средство для внутривенного капельного введения.
Противопоказания и особые указания. Препарат запрещен при беременности, выраженном отечном синдроме и хроническом повреждении почек.
11. Янтарная кислота
Входит в состав многих комбинированных гепатопротекторов, таких как Цитофлавин и Ремаксол. Повышает энергетическое обеспечение печеночных клеток и их устойчивость к повреждающим факторам.
Противопоказания и особые указания. Возможны аллергические реакции.
12. Обелива
Обетихолевая кислота используется в сочетании с урсодезоксихолевой кислотой для лечения неалкогольной жировой болезни печени, первичного билиарного холангита и сахарного диабета. Препарат одобрен Управлением по санитарному надзору США (FDA).
Противопоказания и особые указания. Препарат запрещен при полной билиарной обструкции.
13. Ацетилцистеин
N-ацетил L-цистеин (NAC) — эффективный антидот при отравлении парацетамолом. Его также можно применять с глюкокортикостероидами при других лекарственных гепатитах.
Противопоказания и особые указания. Препарат нельзя использовать при кровотечениях из язвы желудка и двенадцатиперстной кишки, а также у детей до 2 лет.
14. Преднизолон (и/или другие глюкокортикостероиды)
Препарат используется при аутоиммунных и алкогольных гепатитах, лекарственном поражении печени и эозинофилии. Часто назначается в сочетании с цитостатиками, такими как азатиоприн.
Противопоказания и особые указания. У препарата широкий список противопоказаний, включая язвенную болезнь и тяжелый сахарный диабет. Лечение должно проводиться под наблюдением врача до достижения стойкой ремиссии, которую также часто поддерживают гормонами.
15. Розувастатин (и/или другие статины).
Статины широко применяются в кардиологии как важный препарат для профилактики сердечно-сосудистых катастроф. Однако многие из них могут оказывать токсическое воздействие на печень, что часто приводит к необходимости замены препарата. Тем не менее, их способность снижать уровень «плохого» холестерина (ЛПНП, ЛПОНП) в крови может быть полезной при лечении неалкогольной жировой болезни печени. При правильной схеме лечения НАЖБП статины могут действовать как гепатопротекторы.
Противопоказания и особые указания. Статины не подходят для пациентов с непереносимостью лактозы, детей до 18 лет, беременных и кормящих женщин, а также при тяжелых нарушениях функций печени и почек.
Печень обладает высокой способностью к самовосстановлению, что делает её пригодной для трансплантации. Она может полностью регенерировать даже при сохранении всего 25% от изначальной массы.
Наилучшие препараты для восстановления печени — это те, которые врач назначает для устранения основной причины заболевания. К ним относятся противовирусные средства при инфекционных гепатитах (В, С), глюкокортикостероиды при аутоиммунных поражениях, антидоты при специфических отравлениях и терапия алкоголизма. Гепатопротекторы обеспечивают лишь симптоматическое улучшение, что является временным решением, и не способны радикально изменить работу печени.
Источники
- Регистр лекарственных средств России РЛС Доктор: Гастроэнтерология и гепатология. — 16-й вып./Под ред. Г.Л. Вышковского. — М.: ЛИБРОФАРМ, 2012. — 512 с. ISSN 1680-3124.
- Основы клинической гепатологии. Заболевания печени и билиарной системы — Радченко В.Г., Шабров А.В., Зиновьева Е.Н. 2005. — 864 с.
- Беловол А.Н. Клиническая фармакология гепатопротекторов / А.Н. Беловол, И.И. Князькова. — 2019. — № 5/6. — С. 18–25.
- EASL–EASD–EASO. Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease. 2015. European Association for the Study of the Liver. Published by Elsevier B.V.
Автор: терапевт Ванина Евгения
Выпускающий редактор: Хуторной Никита
Комментарии: Cacklе