Консультация ветеринара / Дмитрий, Белгород 2119 просмотров 2 декабря 2018
На сервисе СпросиВрача доступна консультация ветеринара по любым вопросам. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу!
Ответы врачей:
- Наталья Белякова, 3 декабря 2018, Педиатр, Терапевт: Стресс у кота. Уберите провоцирующие факторы минимум на 3 месяца, лучше на год.
- Татьяна Лазарева, 3 декабря 2018, ЛОР, Детский ЛОР: Котика необходимо обследовать на токсоплазмоз, если не обследовали.
- Альфира Маликова, 3 декабря 2018, Терапевт.
- Анастасия Степашкина, 3 декабря 2018, Гематолог, Терапевт: Возможен электролитный дисбаланс, поражение ЦНС, хронические инфекции. Сдать биохимию, следить за температурой.
- Елена Фурманова, 3 декабря 2018, Педиатр.
- Евген Зорий, 3 декабря 2018, Терапевт: Проблема в анализах. ОАК и ОАМ надо сдать, тогда будет ясна причина симптомов. Если будут вопросы, пишите в чат.
- Виктория Дружикина, 3 декабря 2018, Невролог, Терапевт: Дождитесь ответа ветеринара.
- Анна Максименкова, 5 декабря 2018, Ветеринар.
Похожие вопросы по теме:
- Рак молочной железы у кошки — 2 ответа, 20 января, 200.00 р.
- Кошка вялая — 6 ответов, 20 января, 200.00 р.
- Консультация по анализам — 1 ответ, 21 января, 300.00 р.
- Насморк у мопса — 21 ответ, 21 января, 300.00 р.
- Вопрос по прививкам для котика — 3 ответа, 22 января.
- Анемия у кота — 4 ответа, 21 января, 200.00 р.
- Цистит, МКБ? — 4 ответа, 22 января.
Если вы не нашли ответ на свой вопрос, получите онлайн консультацию врача. Для более подробной консультации и быстрого решения проблемы задайте платный вопрос в личном сообщении. Будьте здоровы!
Нарушение координации движения, или «атаксия», возникает из-за проблем с нервными импульсами, исходящими из головного мозга. Для эффективного лечения необходима комплексная диагностика и устранение факторов, влияющих на работу мозга. Самолечение недопустимо, так как это может привести к серьезным последствиям.
Опорно-двигательный аппарат контролируется нервной системой. Нейроны спинного и головного мозга взаимосвязаны, и их слаженная работа обеспечивает передачу сигналов. При нарушениях импульсы могут подаваться медленно или отсутствовать, что приводит к потере координации.
Атаксия чаще всего наблюдается у пожилых людей старше 60 лет, но может развиваться и у детей.
Виды и типы атаксии
Существует статическая и динамическая атаксия. В первом случае проблемы возникают только при стоянии, во втором — при любом движении.
Типы атаксии:
- Заднестолбовая (сенситивная) — развивается при поражении спинальных и периферических нервов, а также таламуса. Пациент не ощущает твердой поверхности при ходьбе.
- Мозжечковая — проявляется из-за повреждений мозжечка. Делится на динамическую и статико-локомоторную. При динамической атаксии наблюдаются хаотичные движения и дрожь, при статико-локомоторной — неустойчивая походка.
- Вестибулярная — расстройства в вестибулярном аппарате, сопровождающиеся головокружением и тошнотой.
- Корковая — возникает в коре лобной доли, проявляется изменением походки и шаткостью.
Для диагностики атаксии необходимо выявить причины ее возникновения и назначить соответствующее лечение.
Причины возникновения заболевания
К причинам атаксии относятся:
- Черепно-мозговая травма
- Новообразования головного мозга
- Болезнь Паркинсона
- Дисциркуляторная энцефалопатия
- Дорсопатии
- Инсульт
- Детский церебральный паралич
- Интоксикация
- Отравление газами
- Аутоиммунные заболевания
- Склеротические изменения
- Инфекционные болезни (менингит, энцефалит)
- Прием наркотиков
- Каталепсия
Симптомы атаксии заметны: пациенты плохо передвигаются, теряют равновесие, у них нарушена артикуляция. Один из тестов на координацию — дотронуться до носа. При атаксии это выполнить сложно.
Симптомы проявления
При атаксии наблюдаются:
- Изменение восприятия предметов.
- Частые падения.
- Повышенное артериальное давление.
- Вялость и сонливость.
- Нарушения слуха.
- Тремор конечностей.
- Потеря четкости движений.
- Головные боли и головокружение.
- Нарушение дыхания.
- Психоневрологические расстройства.
При наличии симптомов необходимо обратиться к врачу для диагностики и назначения лечения. Раннее выявление нарушений позволяет сократить продолжительность терапии.
Лечение атаксии
Для диагностики врач собирает жалобы, проводит осмотр и тестирование. Необходимы следующие обследования:
- Биохимический анализ крови.
- МРТ и КТ.
- Анализ мочи и крови.
- УЗИ внутренних органов.
Лечение включает медикаментозную терапию и реабилитацию. Применяются:
- Ноотропы и ангиопротекторы.
- Витамины B, A, C, B12.
- Антибиотики.
- Препараты для активации метаболизма.
Разработаны упражнения для восстановления равновесия:
- Стоять в общественном транспорте, не держась за поручни.
- Закрыть глаза и стоять с разведенными руками.
- Долгие пешие прогулки, включая ходьбу по узкому бордюру.
- Подъемы и спуски по лестнице.
- Стоять на одной линии, упирая носок одной ноги в пятку другой.
Регулярные занятия помогают восстановить координацию и нормализовать кровообращение. Правильное лечение и упражнения способствуют быстрому восстановлению пациента.
Содержание статьи
Острая кишечная инфекция у детей и взрослых занимает второе место по распространённости после респираторных заболеваний. Это группа инфекций, поражающих желудочно-кишечный тракт и сопровождающихся местными и общими симптомами. Особенно тяжело кишечные инфекции переносят младенцы. По статистике ВОЗ, ежегодно от кишечных инфекций умирает около 2 миллионов детей младше 5 лет. Поэтому важно своевременно обращаться за медицинской помощью.
Вспышки заболевания чаще всего происходят в тёплое время года, особенно при повышенной влажности. Болезнетворные микроорганизмы могут выживать вне организма человека до нескольких дней. Это могут быть как вирусы, так и бактерии. Дети раннего возраста наиболее подвержены заражению и тяжелее переносят инфекцию, что увеличивает риск осложнений и серьёзного вреда здоровью. Микроорганизмы проникают через рот и желудок, затем закрепляются в кишечнике и размножаются, что приводит к общей интоксикации.
Разновидности инфекций
Все инфекции делятся на бактериальные и вирусные, каждая из которых имеет свои подвиды.
Бактериальные виды
- Стафилококковая инфекция – проявляется рвотой, диареей и незначительным повышением температуры. Возможны насморк, спазмы в желудке и кишечнике, покраснение горла.
- Сальмонеллез – у ребенка наблюдается лихорадка, повышенная температура и жидкий стул нормального цвета.
- Брюшной тиф – проявляется лихорадкой, ломотой в теле, возможны носовые кровотечения, боль в горле и дискомфорт при мочеиспускании.
- Эшерихиоз – симптомы включают рвоту, понос, повышение температуры и колики в животе.
Вирусные формы
- Ротавирус – при кишечном гриппе температура тела достигает 39℃, возникает боль в горле, возможны понос и сильная рвота «фонтаном».
- Энтеровирус – температура может повышаться до 40℃, возможны осложнения, затрагивающие сердце, сосуды, мышцы и нервную систему.
- Аденовирус – у детей заболевание сопровождается ринитом и конъюнктивитом.
Причины развития заболевания
Возбудителями острых кишечных инфекций могут быть патогенные и условно-патогенные бактерии, а также вирусы.
Основные способы передачи вируса включают орально-фекальный и воздушно-капельный пути. Заражение часто происходит через грязные, несвежие или недостаточно приготовленные продукты, а также через сырую воду. Вирус или бактерия попадают в организм через рот, проходят желудок и закрепляются в кишечнике, где начинают активно размножаться, вызывая интоксикацию.
Основные причины заражения:
- контакт с носителями инфекции;
- некачественные или несвежие продукты;
- загрязненная вода;
- плохо вымытые овощи и фрукты.
Симптомы кишечной инфекции у детей
Признаки заболевания делятся на местные и общие. К общим относятся:
- высокая температура;
- недомогание;
- головная боль;
- обезвоживание.
Местные симптомы:
- поражения желудка и кишечника;
- диарея;
- боли в животе;
- рвота.
При тяжёлой форме острой кишечной инфекции у ребёнка могут развиться осложнения с различной симптоматикой:
- Нейротоксикоз: спутанность сознания, нервозность, судороги.
- Нарушение кровообращения: снижение давления, бледность и синюшность кожи, ухудшение работы сердца.
- Почечная недостаточность: снижение выработки мочи, боли в пояснице.
- Гиповолемический шок от обезвоживания: резкое похудение, пониженная температура, у младенцев — западение родничка.
- Кровотечения в органах ЖКТ.
Наиболее распространённые признаки инфекции — изменения в поведении ребёнка. Он становится сонливым, отказывается от еды, проявляет вялость.
Родителей часто интересует, сколько дней длится заболевание. Болезнь не всегда начинается с высокой температуры. Часто сначала возникает рвота и небольшая боль в животе (в первые 12 часов), а температура может даже снижаться. Рвота может повторяться до 30 раз: сначала выходит пища, затем «вода», потом желчь, и в конце — «пустая» рвота. После этого рвота прекращается, ребёнок становится вялым, аппетита нет. Может начаться лихорадка до 39℃ и водянистая диарея. В течение 2-7 дней диарея стихает, возвращается аппетит, улучшается общее самочувствие — ребёнок выздоравливает. Весь этот период ребёнок должен находиться под наблюдением специалиста и получать соответствующее лечение.
Болезнь может иметь инкубационный период. Первые симптомы могут появиться через 6-48 часов после заражения.
Способы клинической диагностики
Для точного диагноза и исключения других заболеваний проводятся:
- бактериологические посевы кала и рвоты;
- анализ крови (общий и иммуноферментный);
- копрологический анализ кала.
Важно отличить кишечную инфекцию от заболеваний с похожими симптомами, таких как небактериальное отравление, воспаление аппендикса или пневмония. При появлении симптомов следует обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или серологические тесты для выявления антител к возбудителям инфекции. При вирусных инфекциях наблюдается общее ухудшение состояния и высокая температура, а при бактериальных — четкие локальные симптомы.
Лечение острой кишечной инфекции у детей
Первое желание родителей — помочь ребенку, начать лечение до консультации с врачом.
Важно! Если ребенок жалуется на затуманенное или ухудшившееся зрение, или есть признаки косоглазия, немедленно вызывайте «Скорую». Это может быть признаком ботулизма, который опасен для жизни.
До прихода врача необходимо оказать первую помощь:
- Уложите ребенка в постель и поставьте рядом емкость для рвоты.
- При ознобе накройте ребенка одеялом и положите грелку к ногам.
- Давайте теплое питье, предварительно промыв желудок, дав 1-1,5 литра воды и вызвав рвоту.
- Если у ребенка сильная рвота и понос, дайте «Регидрон» для предотвращения обезвоживания.
- При сильной боли в животе можно дать «Но-Шпу», но помните, что обезболивающие могут затруднить диагностику.
Если следовать рекомендациям врача, бороться с обезвоживанием и соблюдать диету, ребенок сможет выздороветь за 4-5 дней.
Рекомендации при острой форме заболевания
Профилактика обезвоживания
Многие инфекции проходят самостоятельно благодаря детскому иммунитету. Главная задача — поддержать организм в этот период. Наиболее опасным является обезвоживание из-за рвоты и диареи. Важно восполнять уровень жидкости. Ребенку можно дать «Регидрон», «Орасан», «Хумана электролит», «Гастролит» и другие растворы. Также можно приготовить аналогичный раствор самостоятельно: на 1 л воды добавьте 2 ст. л. сахара, 1 ч. л. соды и 1 ч. л. соли. Перед тем как дать раствор, его следует нагреть до температуры тела ребенка для лучшего всасывания.
Меры против высокой температуры
Повышенную температуру необходимо сбивать. Жар способствует дополнительной потере жидкости, что усиливает обезвоживание. Чтобы избежать этого и общей интоксикации, обязательно дайте жаропонижающее — «Ибуклин», «Нурофен детский», «Ибупрофен» и другие.
Антибиотики
ВОЗ рекомендует применять противомикробные препараты при кишечных инфекциях в следующих случаях:
- диарея длится несколько дней;
- кровь в рвотных и каловых массах;
- тяжелая форма холеры.
Сорбенты
Сорбенты можно давать ребенку при кишечной инфекции для предотвращения интоксикации. Хотя ВОЗ не имеет прямых доказательств их эффективности против заболевания, они не наносят вреда, поэтому педиатры часто их назначают.
Диета при кишечной инфекции у детей
Кормление ребенка молочными и мясными продуктами может ухудшить течение болезни. В идеале рекомендуется голодание на 1-2 дня. Однако не все родители согласны на это, и такие меры не подходят детям с низкой массой тела. ВОЗ предлагает продолжать кормить ребенка как обычно, но лучше перейти на вегетарианскую диету с преобладанием жидкой пищи. Полезны овощи и крупы.
Профилактика кишечных инфекций
Чтобы снизить риск заражения кишечной инфекцией, специалисты медицинского центра «СМ-Клиника» рекомендуют:
- соблюдать личную гигиену;
- употреблять только чистые и свежие продукты;
- подвергать продукты необходимой термической обработке;
- пить кипяченую воду;
- избегать контактов с больными.
Педиатры «СМ-Клиника» не советуют самостоятельно лечить ребенка от острой кишечной инфекции. При ухудшении состояния малыша обратитесь к специалисту.
Источники:
- А.Н. Сурков. Тактика лечения острых кишечных инфекций у детей // Вопросы современной педиатрии, 2011, т.10, №6, с.141-147.
- Д.В. Усенко, А.А. Плоскирева, А.В. Горелов. Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии // Вопросы современной педиатрии, 2014, т.13, №3, с.12-20.
- Х.С. Хаертынов, В.А. Анохин. Современные принципы терапии острых кишечных инфекций // Казанский медицинский журнал, 2010, т.1, №XCI.
Информация в статье предназначена только для справочных целей и не заменяет консультацию квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания обратитесь к врачу.
Цены
| Наименование услуги | Цена |
|---|
Все врачи детские гастроэнтерологи
-
Хватова Елена Анатольевна
Врач второй квалификационной категории
Основная специальность: гастроэнтеролог
Дополнительная специальность: педиатр
Стаж: 22 года
Приём:
Дунайский пр-т, д. 47 (м. Дунайская)
ул. Малая Балканская, д. 23 (м. Купчино)
Цена приёма: 1950 рублей -
Ежевская Елена Николаевна
Основная специальность: гастроэнтеролог
Стаж: 24 года
Приём:
Дунайский пр-т, д. 47 (м. Дунайская)
Цена приёма: 1950 рублей -
Денисова Анна Алексеевна
Кандидат медицинских наук
Основная специальность: гастроэнтеролог
Стаж: 16 лет
Приём:
Дунайский пр-т, д. 47 (м. Дунайская)
Цена приёма: 1950 рублей -
Вострикова Екатерина Борисовна
Основная специальность: гастроэнтеролог
Стаж: 14 лет
Приём:
пр-т Ударников, д. 19 корп. 1 (м. Ладожская)
Цена приёма: 1950 рублей -
Грек Елена Анатольевна
Врач высшей квалификационной категории
Основная специальность: гастроэнтеролог
Дополнительные специальности: педиатр, иммунолог
Стаж: 24 года
Приём:
ул. Малая Балканская, д. 23 (м. Купчино)
Цена приёма: 3900 рублей -
Терехова Ольга Борисовна
Основная специальность: гастроэнтеролог
Дополнительная специальность: педиатр
Стаж: 14 лет
Приём:
пр-т Ударников, д. 19 корп. 1 (м. Ладожская)
Цена приёма: 1950 рублей -
Михайлова Виктория Евгеньевна
Основная специальность: гастроэнтеролог
Дополнительная специальность: педиатр
Стаж: 10 лет
Приём:
Выборгское шоссе, д. 17 корп. 1 (м. Пр-т Просвещения)
Цена приёма: 1950 рублей -
Белотицкая Валерия Эдуардовна
Основная специальность: гастроэнтеролог
Дополнительная специальность: педиатр
Стаж: 6 лет
Приём:
Дунайский пр-т, д. 47 (м. Дунайская)
Цена приёма: 1950 рублей -
Дедкова Ольга Владимировна
Врач первой квалификационной категории
Основная специальность: гастроэнтеролог
Стаж: 7 лет
Приём:
ул. Маршала Захарова, д. 20 (м. Ленинский проспект)
Цена приёма: 1950 рублей -
Ермакова Антонина Александровна
Основная специальность: гастроэнтеролог
Дополнительная специальность: гепатолог
Стаж: 26 лет
Приём:
ул. Малая Балканская, д. 23 (м. Купчино)
Цена приёма: 1950 рублей -
Манило Елена Владимировна
Основная специальность: гастроэнтеролог
Дополнительная специальность: гепатолог
Стаж: 6 лет
Приём:
Дунайский пр-т, д. 47 (м. Дунайская)
Цена приёма: 1950 рублей -
Бочкова Ольга Юрьевна
Врач первой квалификационной категории
Основная специальность: гастроэнтеролог
Дополнительная специальность: педиатр
Стаж: 14 лет
Приём:
Выборгское шоссе, д. 17 корп. 1 (м. Пр-т Просвещения)
Цена приёма: 1950 рублей
Записаться на прием
Что может вызвать приступ?
Инфекции, вызывающие повышение температуры. Инфекции могут быть бактериальными, но чаще фебрильные приступы возникают при вирусных заболеваниях, таких как розеола и грипп.
Прививки, после которых возможна температура. Существует небольшой риск фебрильных судорог после вакцинации от кори, краснухи и паротита, а также дифтерии, столбняка и коклюша. Однако риски от неполной вакцинации значительно выше, чем риск фебрильного приступа после прививки.
Наследственность. Если у родителей были фебрильные приступы, вероятность их возникновения у ребенка увеличивается.
Фебрильный приступ, особенно если он происходит впервые, может сильно напугать родителей. Однако большинство таких приступов не опасны и не приводят к осложнениям или повреждению мозга. Вероятность развития эпилепсии у ребенка с простыми фебрильными судорогами лишь немного выше, чем у детей, которые никогда не испытывали таких приступов.
Как выглядит простой фебрильный приступ?
- Ребенок теряет сознание, не реагирует, глаза могут закатываться вверх.
- Руки и ноги ритмично подергиваются симметрично с обеих сторон.
- Приступ обычно длится менее минуты, но в некоторых случаях — до 5 минут.
- После приступа ребенок может быть сонлив, но не ощущает слабости в руках или ногах и постепенно восстанавливается.
Что такое сложные фебрильные судороги? Чем они отличаются от обычных?
При фебрильных судорогах приступ может начинаться с подергивания одной руки или ноги, или с поворота головы в одну сторону (асимметрия).
- Приступ может длиться более 15 минут или повторяться несколько раз в течение суток.
- Он может возникнуть при температуре ниже 38 °C.
- После приступа возможны длительная сонливость и слабость в одной руке или ноге.
Как помочь ребенку во время приступа?
- Положите ребенка на бок на ровную поверхность, чтобы он не упал и не ударился о предметы (например, о прутья кроватки).
- Засеките время начала приступа и его продолжительность, чтобы сообщить врачу.
Внимание!
Ребенок может испугаться приступа больше, чем родители. Постарайтесь его успокоить и поддержать.
Если приступ возник впервые, длится более 5 минут или ребенок необычно сонлив и заторможен до или после приступа, вызовите скорую помощь.
В остальных случаях покажите ребенка педиатру. Врач должен осмотреть его после приступа и исключить признаки инфекции центральной нервной системы (менингита или энцефалита).
Какие исследования проводят после фебрильного приступа?
Для постановки диагноза обычно достаточно осмотра врача. При подозрении на менингит выполняется люмбальная пункция. Если причина высокой температуры не ясна, могут быть назначены анализы мочи и крови.
При сложных судорогах планово проводят электроэнцефалографию и МРТ. Эти исследования важны, так как фебрильные приступы могут указывать на редкие эпилептические синдромы, требующие противосудорожного лечения.
Как лечить лихорадку у ребенка, ранее имевшего фебрильные судороги?
Если у ребенка нет повышения температуры во время болезни или после вакцинации, жаропонижающие препараты не рекомендуются, так как они не снижают риск приступов.
При повышении температуры жаропонижающие средства могут облегчить общее самочувствие, но не предотвращают приступы.
Вред от противосудорожных препаратов для профилактики фебрильных приступов превышает их пользу, поэтому их практически не назначают.
Если фебрильные судороги затяжные, в начале приступа рекомендуется ввести препарат из группы бензодиазепинов в виде клизмы, спрея в нос или геля на щеку. Однако ни одна из этих форм в России не зарегистрирована. Если приступ длится более 5 минут, врач скорой помощи может сделать укол такого лекарства.
Из жаропонижающих средств детям можно давать ибупрофен в дозе 10 мг/кг каждые 8 часов или парацетамол в дозе 15 мг/кг каждые 6 часов. Аспирин детям давать нельзя!
Вероятность повторения фебрильных судорог
После первого фебрильного приступа повторные судороги возникают у ⅓ детей. Обычно они происходят в течение 2 лет после первого.
Вероятность повторения фебрильного приступа выше, если:
- первый приступ случился до 15 месяцев;
- приступ произошел при температуре ниже 38 °C;
- у родителей или братьев/сестер также были фебрильные судороги;
- ребенок посещает детский сад.
Важно знать
Родители часто путают фебрильные судороги с обычным ознобом, который возникает при лихорадке. При ознобе руки и ноги ребенка могут ритмично дрожать. Это похоже на судороги, но ребенок остается в сознании и реагирует на обращения. Чтобы врачу было легче определить, произошли ли судороги и какого типа, важно зафиксировать длительность приступа и описать его как можно подробнее. Идеально — записать происходящее на видео: один человек помогает ребенку, а другой снимает на телефон.
Читайте также
Первый судорожный приступ: тактика действий
Врач-ортодонт-стоматолог Николаева Надежда Николаевна
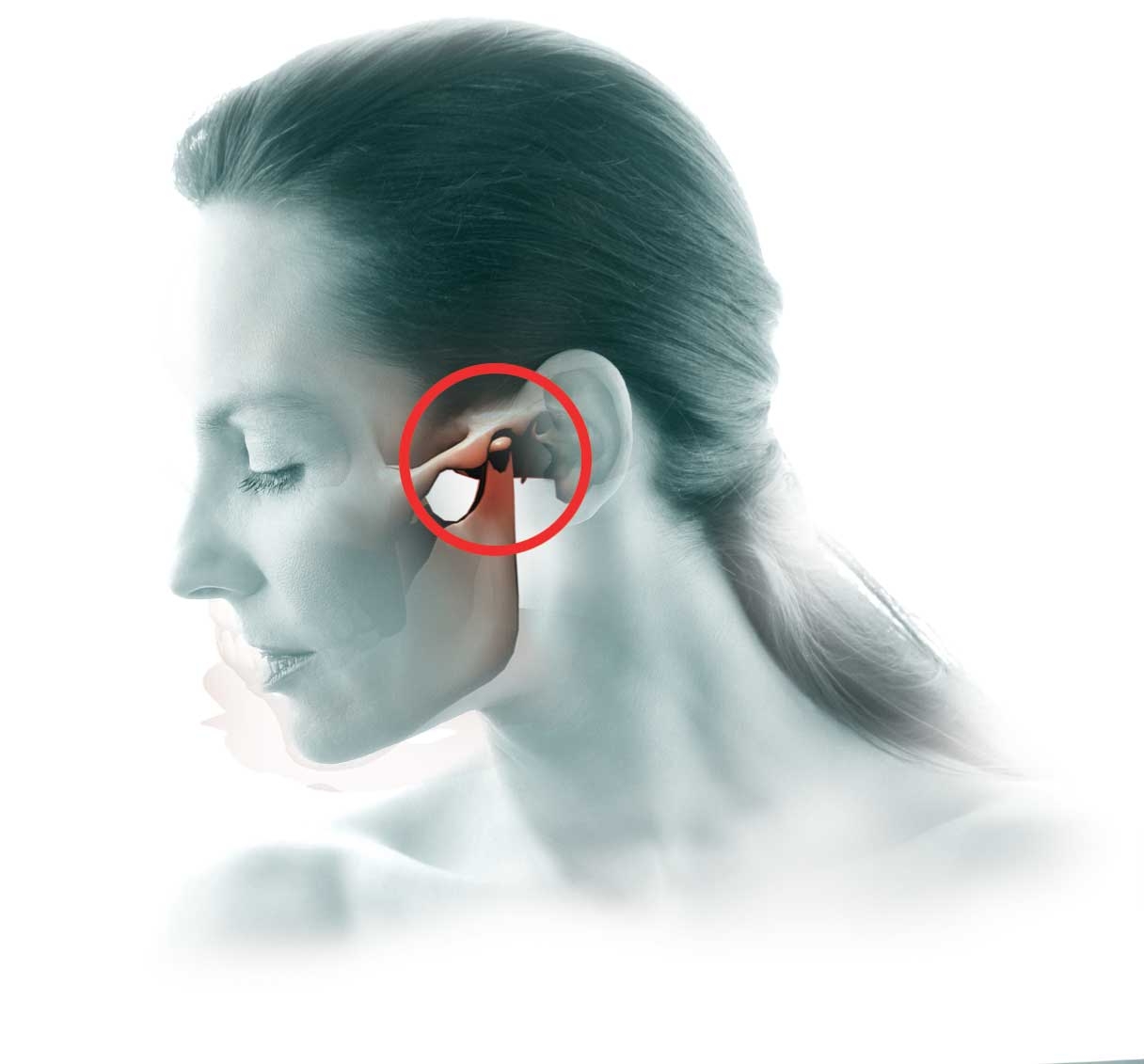
Височно-нижнечелюстной сустав (ВНЧС) — парный сустав, образованный головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и участвует в жевании, глотании, разговоре и зевании. Жевательные мышцы обеспечивают точное движение сустава при отсутствии дисфункции ВНЧС.
По данным ВОЗ, около 40% людей в возрасте от 20 до 50 лет страдают дисфункцией ВНЧС. Однако многие не обращаются к врачу-гнатологу или остеопату, предпочитая лечить головные боли, утомление и другие симптомы у других специалистов. Дисфункция проявляется неврологическими симптомами: головной болью, головокружением, щелчками и хрустом в суставе, напряжением и спазмами в области головы и шеи. Также могут наблюдаться отологические симптомы: шум, звон, заложенность ушей и снижение слуха. Существуют и скрытые последствия дисфункции ВНЧС:
- Шейный лордоз — нарушение осанки, при котором шея чрезмерно выпрямляется или голова выступает относительно тела.
- Искривление в крестцово-подвздошном сочленении, что может привести к изменению длины конечностей.
Влияние ВНЧС на опорно-двигательный аппарат и длину конечностей объясняется тем, что ВНЧС является частью стоматогностической системы. Эта система включает структуры головы и шеи: кости черепа, нижнюю челюсть, подъязычную кость, ключицу, грудную клетку, мышцы, связки, суставы, сосудистую, лимфатическую и нервную системы, а также мягкие ткани головы и зубы. Она также связана с крестцом и копчиком через твердую мозговую оболочку. Все компоненты системы взаимосвязаны и зависят от нормального функционирования друг друга.
Основные функции стоматогностической системы:
- Обеспечение жевания, глотания, кусания, речи и дыхания.
- Участие в поддержании статики: механизм походки, баланс шейного и позвоночного отделов, баланс таза.
- Влияние на краниальную функцию, особенно височной кости.
- Влияние на функции нервной, эндокринной и лимфатической систем.
Эти функции обеспечиваются движением нижней челюсти, которое происходит благодаря перемещению головки нижней челюсти в суставной ямке ВНЧС с помощью различных мышц. Окклюзионная плоскость, или прикус, должна быть параллельна плоскостям опорно-двигательного аппарата. Параллельность линий свидетельствует о здоровье как опорно-двигательного аппарата, так и зубочелюстной системы. Изменения в одной плоскости могут вызвать изменения в других.
Нарушения окклюзии, вызванные стираемостью зубов, врожденными патологиями прикуса или неадекватным стоматологическим лечением, могут привести к проблемам в шейном отделе позвоночника и спазмам мышц шеи. Длительный спазм приводит к структурным изменениям в мышцах, что нарушает их способность сокращаться и расслабляться. Спазм одной группы мышц может вызвать спазмы в другой области. Например, височная мышца и жевательные мышцы работают синергично и содержат много проприорецепторов, которые участвуют в регуляции вертикального положения тела. Нарушение окклюзии приводит к несбалансированному движению нижней челюсти и челюстно-лицевой мускулатуры, что, в свою очередь, вызывает искривления позвоночника и изменения длины конечностей.
Дисбаланс в ВНЧС негативно влияет на нервную систему постоянно. Любая аномалия прикуса изменяет направление действия силы в черепе. Например, преждевременный контакт на боковых зубах вызывает несогласованное движение мышц и искажение передачи нервного импульса в мозг. Это может привести к напряжению фасций шеи и раздражению симпатических узлов вегетативной нервной системы, что вызывает спазмы сосудов головы и нарушает кровоснабжение мозжечка, что проявляется головокружением и тревожными состояниями. Дисфункция ВНЧС также может вызывать торсию височной кости, что приводит к нарушениям вестибулярного аппарата и головокружениям. Заложенность носа может быть связана с дисфункцией ВНЧС, так как укорочение фасций мышц шеи нарушает лимфоотток и венозный отток от головы, что может проявляться отеками в области носовых ходов.
Причины заболеваний височно-нижнечелюстного сустава:
- Неправильный прикус (окклюзия), приводящий к деформации окклюзионной поверхности зубов и блокаде движения нижней челюсти, что может вызвать стираемость зубов и перегрузку ВНЧС. Наиболее распространенной проблемой является снижение высоты прикуса, вызванное различными факторами, такими как бруксизм, преждевременная утрата зубов и неправильное ортодонтическое лечение.
- Стресс (перенапряжение, сильное сжатие зубов).
- Травма челюсти (переломы лицевых костей и челюсти).
- Эндокринные и обменные нарушения, инфекционные заболевания.
- Чрезмерные физические нагрузки.
- Вредные привычки (грызть ногти, неправильно держать телефон и т. д.).
Симптомы заболеваний височно-нижнечелюстного сустава:
- Головная боль, спазмы в лицевых мышцах и области челюсти.
- Щелчки, хруст, скрежет при движении челюсти.
- Боль, заложенность и звон в ушах.
- Увеличение подчелюстных лимфатических узлов.
- Головокружение.
Влияние заболеваний ВНЧС на здоровье человека недостаточно изучено, в отличие от методов диагностики и лечения. В большинстве случаев достаточно корректирующей каппы, чтобы избежать множества проблем со здоровьем.