Болезнь кошачьей царапины — это инфекционное заболевание, вызываемое бактерией Bartonella henselae. Оно передается человеку через укус или царапину зараженного кота.
Симптомы могут включать:
- Появление опухоли или язвы в месте укуса или царапины.
- Увеличение лимфатических узлов, особенно в области подмышек или шеи.
- Лихорадка, усталость, головная боль и мышечные боли.
Лечение болезни кошачьей царапины обычно не требует госпитализации. В большинстве случаев симптомы проходят самостоятельно. Однако в тяжелых случаях могут быть назначены антибиотики.
Чтобы избежать болезни, следует:
- Избегать укусов и царапин от кошек.
- Поддерживать гигиену, особенно после контакта с животными.
- Регулярно проверять домашних животных на наличие инфекций.
Что такое болезнь кошачьей царапины?
Одним из инфекционных заболеваний, передающихся от животных к человеку, является болезнь кошачьей царапины (фелиноз). Источником инфекции выступают инфицированные кошки. У них бактерии обычно не вызывают заболеваний или проявляются в легкой форме. При царапинах или укусах такие кошки могут передать бактерии со слюной на кожу, откуда они проникают в лимфу и распространяются по организму человека. Заболевание также возможно при попадании слюны зараженного животного на слизистую глаз. Болезнь имеет летне-осеннюю сезонность, и наиболее уязвимыми являются молодые люди и дети.
Инкубационный период (время от заражения до появления симптомов) при болезни кошачьей царапины составляет в среднем 1-2 недели, но может сокращаться до 3 дней или длиться 4-6 недель. Типичная форма инфекции проходит в три периода:
- Начальный период;
- Период разгара болезни;
- Период реконвалесценции (выздоровления).
Проявления болезни кошачьей царапины
В месте укуса или царапины возникает припухлость и покраснение, затем образуются кожные папулы, которые вскоре нагнаиваются. Возможна сыпь вокруг раны. Воспалительные изменения также затрагивают близлежащие лимфоузлы. У человека повышается температура, появляются симптомы интоксикации: слабость, головные боли, недомогание и потливость. В разгар болезни могут увеличиваться печень и селезенка. Через 2-3 дня на месте папул появляются нагноившиеся элементы, которые вскрываются, образуя корочки. Корочки подсыхают и отпадают, не оставляя дефектов или пигментации кожи. Процесс может длиться от одной до трех недель. Со временем воспаление рассасывается, и на месте повреждения образуются склерозирующиеся очаги. При недостаточной активности иммунитета возбудитель может проникнуть в кровь и распространиться по организму, поражая различные внутренние органы (печень, сердце, сосудистую систему и другие) с развитием воспалительных очагов.
Как лечить?
Болезнь не считается тяжелой и часто проходит самостоятельно. Однако медикаменты могут помочь организму быстрее справиться с возбудителем и облегчить симптомы. Исходы заражения зависят от состояния иммунной системы. При иммунодефиците может развиться распространенная форма инфекции, в то время как при нормальном иммунитете симптомы обычно ограничиваются местным процессом.
Профилактика
Профилактика сводится к следующим правилам:
- После укуса кошки немедленно промойте рану водой с мылом для дезинфекции.
- Мыть руки с мылом после игры с кошками, особенно людям с ослабленным иммунитетом.
- Котята младше одного года представляют наибольшую опасность из-за бактерий в крови, поэтому людям с ослабленным иммунитетом лучше заводить кошек старше одного года.
- Не рекомендуется играть или гладить бездомных кошек.
- Не позволяйте кошкам зализывать открытые раны и царапины.
- Регулярно подстригайте когти кошек.
- Используйте одобренные ветеринаром средства для борьбы с блохами.
- Держите кошек в помещении, чтобы снизить риск заражения.
Если вы или ваш ребенок подверглись инфицированию, не занимайтесь самолечением, обратитесь к врачу.
УСЛОВИЯ
- Рана должна быть чистой, без посторонних включений и грязи.
- Рана не должна быть инфицирована.
- Рана должна быть закрыта и не контактировать с окружающей средой.
- Заживление должно происходить в умеренно влажной среде.
Состояние раны. Рана должна быть очищена от грязи, крови и гноя. Для обработки подойдут перекись водорода, физиологический раствор или чистая вода. Если рана хроническая и плохо заживает, используйте специальные гели (Fibrogel Ag или Intrasite gel) с вторичной впитывающей повязкой (Allevyn Adhesive, Non Adhesive) или дышащей пленочной повязкой (Opsite FlexiFix, Opsite Flexigrid). При глубокой хронической ране рекомендуется обратиться к специалистам.
Наличие инфекции. Инфекция в ране замедляет заживление. Если не принять меры, рана может стать хронической. Серебросодержащие повязки (например, Acticoat или Acticoat 7) помогают предотвратить рост бактерий. Для профилактики инфекции используйте Neofix Fibrotul Ag.
Закрытие раны. Рану нужно защищать от внешней среды. Для небольших ссадин и царапин достаточно пленочного спрея (Opsite Spray) или дышащей пленочной повязки (Opsite FlexiFix, Opsite Flexigrid). Для средних и глубоких ран используйте стерильные повязки, которые не пропускают влагу и микроорганизмы (Neofix Post, Opsite Post Op, Opsite Post Op Visible).
Влажная среда. Ранее считалось, что рана должна быть сухой для быстрого заживления. Однако сейчас известно, что умеренно влажная среда способствует активному заживлению. Поддерживайте оптимальную влажность с помощью дышащих пластырей (Neofix Post, Opsite Post Op, Opsite Post Op Visible) или губчатых повязок (Allevyn Adhesive, Non Adhesive).
ЧТО ДЕЛАТЬ?
Сведение краев раны. Для дополнительного скрепления краев ушитой раны используйте пластырные полоски LEUKOSTRIP. Они надежно фиксируют края, пропускают воздух и отводят избыточную влагу.
Поверхностные раны и обширные ссадины. Для заживления поверхностной раны используйте не прилипающие сетчатые повязки с парафином (Jelonet). Если есть риск инфицирования, применяйте сетчатую повязку с парафином и антисептиком (Bactigras). Для удаления излишков жидкости накладывайте абсорбирующий вторичный слой (Allevyn Adhesive, Allevyn Non Adhesive) и фиксируйте пленочной повязкой (Opsite Flexifix, Opsite Flexigrid).
Раны на лице. Раны на лице требуют особого подхода для минимизации косметических дефектов. Используйте пластырные полоски – стрипы (Leukostrip) для сведения краев. Ведущие производители предлагают моделируемые повязки, которые можно подрезать под размер. Если образуется рубец, используйте силиконовую повязку (Cica-Care) для уменьшения шрамов.
Послеоперационные раны. Закрывайте послеоперационные раны специализированными повязками, которые обеспечивают благоприятную среду для заживления и легкую смену при перевязке. Рекомендуем Neofix Post и Primapore для нетканых повязок, а для пленочных – Opsite Post Op и Opsite Post Op Visible.
Гнойные раны. Наличие гноя указывает на инфекцию. Лечение гнойных ран требует квалифицированной медицинской помощи. Рекомендуем гидрогель (Intrasite Gel) для очистки раны с плотной фибриновой пленкой. Для лечения гнойных ран используйте повязки с нанокристаллами серебра (Acticoat и Acticoat 7), которые обеспечивают длительный антисептический эффект. Перед применением смочите повязки дистиллированной водой.
Перейти в КАТАЛОГ ПОВЯЗОК
Автор статьи: Кузнецов Роман, продакт-менеджер ООО «Атекс Групп»
Лечение трофических язв нижних конечностей индивидуально для каждого пациента из-за разнообразия причин их появления. Важно правильно диагностировать вид язвы с помощью цитологических, гистологических и бактериологических исследований, а также инструментальной диагностики.
После установления диагноза приступают к лечению, которое может быть хирургическим или медикаментозным. Включает местное лечение для очищения раны от гноя и некротических тканей, обработку антисептиками и нанесение мазей для рубцевания и восстановления эпителия.
Лечение трофических язв может проводиться как в стационаре, так и на дому. Возможность домашнего лечения обсудите с врачом.
Физиотерапевтические процедуры также играют важную роль в выздоровлении. Лечение может быть консервативным, хирургическим или их сочетанием.
Виды трофических язв
Венозные
Трофические язвы развиваются на терминальной стадии хронической венозной недостаточности, которая может быть вызвана длительно текущей варикозной болезнью или последствиями перенесенного тромбоза глубоких вен, известного как посттромботическая болезнь.
В настоящее время это наиболее распространенная причина формирования трофических язв. В нашей клинике накоплен значительный опыт их лечения. Мы представим несколько клинических примеров.
КЛИНИЧЕСКИЙ СЛУЧАЙ 16: Мужчина, 43 года
КЛИНИЧЕСКИЙ СЛУЧАЙ 23: Женщина, 59 лет
Клинический случай 29: Женщина, 80 лет
Клинический случай 32: Мужчина, 84 года
Артериальные
Язвы формируются при поражении артерий, преимущественно нижних конечностей. Главное отличие артериальных трофических язв от венозных заключается в том, что артериальные язвы не заживают без предварительного оперативного лечения пораженных артерий.
После реконструктивной сосудистой операции начинается консервативное или хирургическое лечение трофических поражений. Оно может включать очищение дефектов с помощью современного перевязочного материала, установку систем отрицательного давления и хирургическое удаление нежизнеспособных тканей.
Далее рассмотрим примеры, предоставленные нашими специалистами.
КЛИНИЧЕСКИЙ СЛУЧАЙ 5: Женщина, 97 лет
Хроническая артериальная недостаточность — это состояние, при котором кровоснабжение тканей и органов нарушается из-за недостаточной функции артерий. Это может приводить к различным симптомам, таким как боли в конечностях, усталость и ухудшение общего состояния. Причинами могут быть атеросклероз, тромбообразование и другие сосудистые заболевания. Лечение включает медикаментозную терапию, изменение образа жизни и, в некоторых случаях, хирургические вмешательства.
КЛИНИЧЕСКИЙ СЛУЧАЙ 6: Мужчина, 70 лет
СДС (нейроишемическая форма) и хроническая артериальная недостаточность.
КЛИНИЧЕСКИЙ СЛУЧАЙ 7: Женщина, 82 года
Хроническая артериальная недостаточность — это состояние, при котором происходит недостаточное кровоснабжение органов и тканей из-за нарушения функции артерий. Это может привести к различным клиническим проявлениям, таким как боли в конечностях, усталость и ухудшение общего состояния. Основные причины включают атеросклероз, тромбообразование и другие сосудистые заболевания. Лечение может включать медикаментозную терапию, физическую реабилитацию и, в некоторых случаях, хирургическое вмешательство.
КЛИНИЧЕСКИЙ СЛУЧАЙ 8: Женщина, 81 год
СДС (нейроишемическая форма) и хроническая артериальная недостаточность.
Диабетические или синдром диабетической стопы
Синдром диабетической стопы (СДС) — это патологическое состояние стопы при сахарном диабете, возникающее из-за поражения периферических нервов, кожи, мягких тканей, костей и суставов. Он проявляется острыми и хроническими язвами, костно-суставными поражениями и гнойно-некротическими процессами.
Существует три основных типа (клинические формы) синдрома диабетической стопы:
Нейропатическая
Поражение нервных волокон нижних конечностей приводит к данному типу заболевания. Он наиболее распространен и имеет благоприятный прогноз при правильном лечении.
Ниже представлены примеры наших пациентов.
КЛИНИЧЕСКИЙ СЛУЧАЙ 9: Мужчина, 64 года
Клинический случай 31: Женщина, 34 года
Нейроишемическая
Нейроишемическая форма синдрома диабетической стопы возникает из-за поражения артерий и нервных волокон нижних конечностей.
Для этой формы характерно сочетание двух патогенетических механизмов: диабетической ангиопатии и нейропатии. Клиническая картина включает как сосудистые, так и неврологические признаки поражения конечностей, что усугубляет состояние.
Ниже приведем примеры лечения наших пациентов.
КЛИНИЧЕСКИЙ СЛУЧАЙ 14: Мужчина, 68 лет
КЛИНИЧЕСКИЙ СЛУЧАЙ 20: Мужчина, 60 лет
Клинический случай 30: Мужчина, 54 года
Стопа Шарко или остеоартропатическая форма
Тяжелое поражение костно-суставного аппарата стопы, часто приводящее к необратимым изменениям, наблюдается при сахарном диабете. Текущая клиническая форма синдрома диабетической стопы является достаточно серьезной. Подробное описание этого заболевания представлено в нашей основной статье.
Прочие формы язв
- Гипертонические. Синдром Мартореля — локальные артериовенозные шунты.
- Язвы при системных заболеваниях (болезни крови, обмена веществ, коллагенозы, васкулиты).
- Нейротрофические. Возникают при денервации из-за заболеваний или травм нервных стволов в зонах с избыточным давлением.
- Рубцово-трофические. Образуются на поверхности послеоперационных или посттравматических рубцов.
- Фагеденические — прогрессирующая эпифасциальная гангрена.
- Застойные. Появляются на фоне недостаточности кровообращения и отечного синдрома при сердечно-сосудистой патологии.
- Пиогенные. Развиваются на фоне гнойных заболеваний кожи конечностей при несоблюдении личной гигиены.
- Специфические и инфекционные — сифилитические, туберкулезные (болезнь Базена), лепрозные, язва Бурули, тропическая язва, тропические фагеденические язвы, лейшманиоз, риккетсиоз, онхоцеркоз.
- Малигнизированные — новообразования кожи.
- Язвы при токсическом эпидермальном некролизе Лайелла.
- Язвы при врожденных пороках сосудистой системы — ангиодисплазиях.
- Лучевые.
- Язвы, возникшие из-за воздействия физических факторов (ожоги, отморожения).
- Артифициальные. Искусственные язвы, созданные для симуляции или членовредительства.
Виды лечения трофических язв
На сегодняшний день основными методами лечения являются:
- Хирургическое лечение
- Физиотерапия
- Эластическая компрессия
- Местное лечение
- Системное лечение (медикаментозная терапия)
Хирургические методы
Хирургические методы — это оперативные вмешательства, направленные на иссечение отмерших тканей и удаление очагов воспаления. К ним относятся:
-
Кюретаж и вакуумирование.
-
VAC-терапия (вакуумная терапия) — лечение с использованием низкого отрицательного давления (-125 мм рт. ст.) и губчатых повязок из полиуретана. Этот метод эффективно удаляет гнойный экссудат из раны, уменьшает отек вокруг язвы, ее глубину и размеры. Он также усиливает микроциркуляцию крови в мягких тканях нижних конечностей и активирует процесс формирования новой грануляции, снижая вероятность осложнений.
Вакуумная терапия создает влажную среду внутри раны, что препятствует размножению бактерий и вирусов. В нашем центре доступны мобильные VAC-системы PICO, которые собирают содержимое раны в специальную губку.
-
Методика «виртуальной ампутации» заключается в резекции плюснефалангового сустава и плюсневой кости без нарушения анатомической целостности стопы. Это позволяет устранить проблемы с избыточным давлением и очаги костной инфекции.
-
При лечении синдрома Марторелла (гипертонической язвы) применяется методика чрезкожного прошивания венозно-артериальных фистул для их разобщения. Операция выполняется по краям язвы.
-
Трансплантация кожи используется при трофических изменениях, не имеющих тенденции к самостоятельному заживлению (отсутствие краевой или островковой эпителизации) или при значительных размерах язвы, когда пациент не хочет ждать долгого времени для окончательной эпителизации. Трансплантаты берутся в основном с передней поверхности бедер с помощью специального аппарата дерматома.
Эластическая компрессия
На всех стадиях лечения обязательно должна проводиться эластическая компрессия, если нет артериальной недостаточности нижних конечностей.
Чаще всего используется бандаж из нескольких слоев эластичных бинтов с ограниченной растяжимостью, который необходимо менять ежедневно.
Этот вид компрессии применяется при открытых язвах венозного происхождения. Компрессия значительно уменьшает отеки и диаметр вен, улучшает кровообращение в нижних конечностях и работу лимфадренажной системы.
Для лечения язвы при варикозе рекомендуется постоянная эластическая компрессия с использованием медицинского трикотажа «Сигварис» или «Меди» класса компрессии II или III.
Для прерывистой компрессии при пиогенных, застойных и других видах можно использовать специальные компрессионные повязки, такие как «Сапожок Унна» на цинк-желатиновой основе или «сапожок Air Cast».
Местное лечение
На первом этапе (стадия мокнущей язвы) местное лечение направлено на очищение язвы от отмершего эпителия и болезнетворных бактерий.
Оно включает:
- Промывание раны антисептиками: марганцовкой, фурацилином, хлоргексидином, мирамистином, пронтосаном, октенисептом и ловасептом. Использование перекиси водорода следует избегать.
- Подбор специального перевязочного материала для этой стадии раневого процесса. Ведется активное системное лечение.
На втором этапе, характеризующемся начальной фазой заживления, образованием рубцов и ростом грануляционной ткани, применяются заживляющие мази при трофических язвах — солкосерил, актевигин, эбермин и другие.
На этом этапе используются специальные раневые покрытия: свидерм, гешиспон, альгимаф, альгипор, аллевин и другие современные материалы, способствующие росту грануляционной ткани, окончательному лизису некротически измененных тканей и впитыванию раневого отделяемого.
На третьем этапе, который характеризуется окончательной регенерацией раневой поверхности (эпителизацией), применяются специальные перевязочные материалы, стимулирующие заживление: губки и мази.
На последующих этапах медикаментозное лечение направлено на устранение основного заболевания, вызвавшего трофическую язву.
Системное лечение (медикаментозная терапия)
Лечение медикаментами проходит несколько этапов в зависимости от стадии заболевания. Даже самая «несложная» с хирургической точки зрения трофическая язва требует грамотного медикаментозного лечения.
Системно применяют следующие препараты:
- Ангиопротекторы;
- Дезагреганты;
- Антибактериальные препараты;
- Препараты, ускоряющие регенерацию тканей.
Физиотерапевтические процедуры
Для повышения эффективности лечебных процедур на стадии заживления назначаются следующие физиотерапевтические процедуры:
- Лечение локальным отрицательным давлением в барокамере Кравченко. Рекомендуется при атеросклеротических язвах.
- Низкочастотная ультразвуковая кавитация. Увеличивает эффективность антисептиков и антибиотиков на вирусные микроорганизмы внутри язвы.
- Лазерная терапия. Облегчает боль, устраняет воспаление и стимулирует регенерацию клеток эпидермиса.
- Магнитная терапия. Обладает седативным, противоотечным, обезболивающим и сосудорасширяющим действием.
- Ультрафиолетовое облучение. Повышает сопротивляемость организма инфекциям.
- Терапия озоном и азотом (NO-терапия). Улучшает усвоение кислорода клетками кожи и активизирует рост соединительной ткани.
- Для полного восстановления рекомендуется бальнеотерапия и грязелечение.
Прием ведет Фомин Кирилл Николаевич:
- Сердечно-сосудистый хирург
- Врач-хирург с направлением на гнойно-септическую хирургию
- УЗИ-специалист
- Член ассоциаций сосудистых хирургов России и Европы
- Специализируется на лечении гнойно-воспалительных заболеваний мягких тканей
- Имеет опыт работы в многопрофильных стационарах Санкт-Петербурга
- Регулярно выступает с докладами и проводит мастер-классы по лечению сложных ран нижних конечностей
Дирофиляриоз: симптомы, подкожный и внутренний дирофиляриоз у человека, лечение и профилактика
Дирофиляриоз — один из гельминтозов, ранее считавшихся исключительно зооспецифическими. Ранее считалось, что этому заболеванию подвержены только животные, в первую очередь собаки. Однако в последние годы фиксируются случаи заражения людей.
Дирофиляриоз (Dirofilariasis) относится к ларвальным гельминтозам. Паразитирует не взрослая особь нематоды, а ее личинка, не достигшая половой зрелости. Разносчиками инфекции являются комары, поэтому гельминт чаще встречается в теплых климатах: от Австралии и Южной Америки до Юга России и Средней Азии. Наибольшее количество заболевших регистрируется в Иране и Греции, но случаи также фиксируются в умеренном климате.
В России ежегодно выявляют 35-40 случаев дирофиляриоза. География заражения обширна — от теплого Ростова до морозной Сибири. Уровень заболеваемости может быть значительно выше, так как долгое время этот гельминтоз считался присущим только животным, и медики его не изучали. Поэтому диагноз ставится не сразу.
Большинство инфицированных пациентов при обращении за медицинской помощью получают диагнозы фурункулез, киста или опухоль. Первое описание дирофиляриоза у человека относится к середине 19 века, когда врач из Португалии Лузитано Амато удалил гельминта из глазного яблока ребенка. В России первым зарегистрированным случаем дирофиляриоза считается случай, описанный земским доктором Владыченским в 1915 году.
Причины возникновения дирофиляриоза
Дирофилярия с латыни переводится как «злая нить». В человеческом организме может жить личиночная стадия глиста — микрофилярия. Чаще всего люди заражаются нематодами Dirofilaria repens и Dirofilaria immitis, которые обитают в домашних животных — собаках и кошках. Редко дирофилярия может передаться человеку от диких животных, так как эти нематоды паразитируют у представителей семейств псовых и кошачьих, а также у приматов, медведей, тигров и выдр. Поэтому значительная часть заболевших дирофиляриозом — охотники.
Как происходит заражение дирофиляриозом?
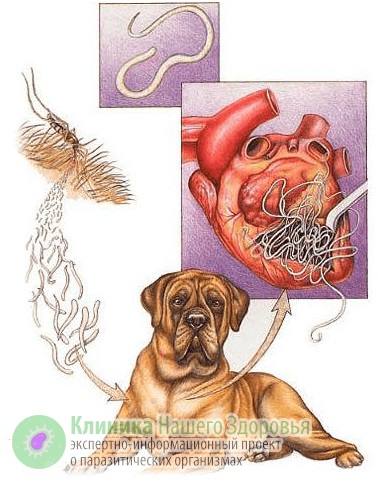
Механизм заражения у людей трансгемный, то есть происходит через кровь. Болезнь чаще всего передается через укусы комаров, реже — блох, слепней и других кровососущих насекомых. Источником инфекции являются домашние животные, в первую очередь собаки, реже кошки. По данным ветеринарной службы, до 30% городских собак страдают от этой инвазии, а в сельской местности этот показатель еще выше. В организме животных взрослые дирофилярии паразитируют в сердце, легких, бронхах и крупных кровеносных сосудах. Самки выделяют в кровь тысячи микрофилярий — личинок размером до 0,3 мм, которые распространяются по организму с кровотоком и лимфой.
Микрофилярии настолько малы, что проникают во все органы и ткани человека или животного, даже преодолевают плацентарный барьер и могут инфицировать плод. С кровью животного микрофилярии попадают к промежуточному хозяину — комару. При укусе инфицированного животного личинки попадают в брюшную полость насекомого, но часть остается в его хоботке. Когда комар кусает следующую жертву, паразиты из хоботка попадают в кровоток нового хозяина. Так дифиляриоз передается от животного к животному и к человеку.
У людей восприимчивость к дирофилярии составляет 100% — если человека кусает инфицированный комар, он обязательно заразится. В группе риска находятся:
- заводчики собак и кошек;
- жители рядом с открытыми водоемами;
- люди, часто бывающие на природе — охотники, туристы, огородники, рыбаки.
Этапы развития дирофиляриий
Когда комар (реже другое кровососущее насекомое) заглатывает личинку нематоды с кровью, она около суток остается в его кишечнике. Затем микрофилярии мигрируют к хоботку комара, где дозревают до инвазивной стадии. В этот период комар кусает жертву и заражает ее дирофиляриозом.
У нового хозяина личинки остаются в месте укуса (в коже или подкожной клетчатке) около трех месяцев. Здесь микрофилярии линяют и становятся более жизнеспособными, попадая в кровоток и разносясь по организму. Микрофилярии могут паразитировать до трех лет.
Дирофиляриоз развивается только в организме животных. Человеческий организм является тупиковым вариантом, так как большинство личинок гибнет в крови людей. Это означает, что человек не может быть источником заражения.
Воздействие дирофилярий на человека
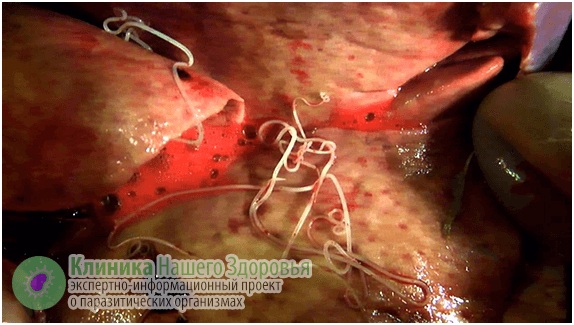
Обычно у больных дирофиляриозом обнаруживается только один паразит, который развивается в течение 8-9 месяцев. Гельминт часто не покидает место внедрения и живет под кожей, куда его заносит комар после укуса.
Главная опасность дирофиляриоза заключается в первичных реакциях на месте внедрения микрофилярии. Может возникнуть сильная аллергическая реакция, кожа воспаляется, образуются уплотнения (шишки) значительного диаметра. Внутри этих уплотнений содержится серозная жидкость и/или гной, где некоторое время обитает дирофилярия. Часто паразит погибает, и уплотнение постепенно рассасывается. Однако в большинстве случаев требуется хирургическое вмешательство.
Виды дирофиляриоза
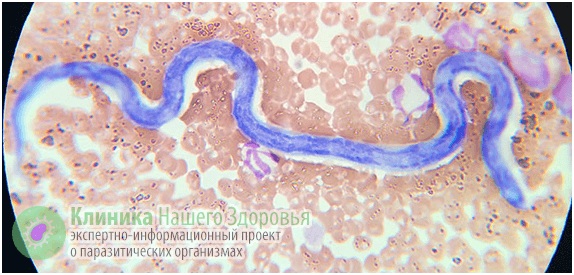
Инвазионное заболевание вызывается червём-паразитом. Личинки нитевидной нематоды, ответственные за болезнь, имеют несколько разновидностей, что приводит к различным формам заболевания.
Основные виды, поражающие собак и реже кошек, — это Dirofilaria repens и Dirofilaria immitis. Эти гельминты наиболее распространены среди людей, так как дирофиляриоз у человека чаще всего возникает при укусе комара-переносчика, который контактировал с заражёнными животными.
- Dirofilaria repens вызывает подкожную форму дирофиляриоза.
- Dirofilaria immitis — висцеральную.
В России и странах ближнего зарубежья чаще встречается подкожный дирофиляриоз. Висцеральный дирофиляриоз распространён в тёплых странах Азии, Японии, Индии, США, Африке, Канаде, Вьетнаме, Австралии и на юге Европы.
Симптомы и места распространенияВ дирофиляриоза
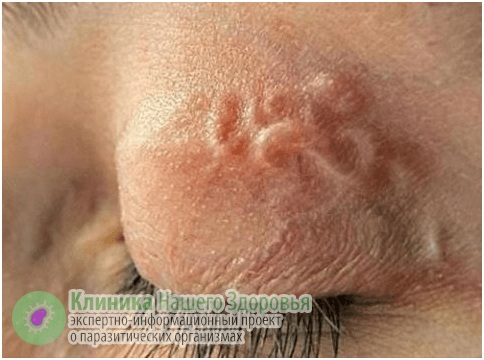
Скрытая форма дирофиляриоза у человека длится от 1 до 12 месяцев. Основным симптомом является болезненное уплотнение под кожей или слизистой, сопровождающееся покраснением и зудом. Гельминт может перемещаться под кожей со скоростью до 15 мм в сутки, что может быть заметно как по ощущениям, так и визуально. Пациенты часто обращаются к хирургу с уплотнением, похожим на опухоль, и в ходе операции обнаруживается гельминт, который может быть ошибочно принят за липому, фиброму или атерому.
Дирофилярии предпочитают определенные участки тела: органы зрения, ноги, руки, шею, лицо, грудь и мошонку. Симптомы могут включать слабость, тошноту, нервозность, бессонницу, повышенную температуру и головные боли. В 50% случаев поражаются органы зрения. Пациенты жалуются на ощущение ползания в глазу, покраснение век и глаз, блефароспазм. При перемещении гельминта возникают боль, слезотечение и зуд. Иногда гельминт становится видимым через конъюнктиву.
При нахождении дирофилярии в глазу вокруг нее образуется гранулема, что может привести к экзофтальму и диплопии. Поражение глаз снижает зрение, и человек может увидеть мигрирующего паразита. Наблюдения показывают, что его перемещения усиливаются под воздействием тепла.
Дирофиляриоз обычно имеет хронический характер с рецидивами, проявляющимися периодами обострений и затихания. Без своевременного лечения возможны воспаления тканей и образование абсцесса.
Симптомы внутреннего дирофиляриоза
При этой разновидности паразита поражаются легкие. Личинка обитает в левом желудочке сердца и легочных артериях, образуя фиброзную капсулу. Обычно болезнь протекает бессимптомно, реже вызывает боль в груди, кашель и кровохарканье.
Заболевание часто выявляется случайно, например, при рентгене грудной клетки, где видны узелки размером 1-2 см, или во время операций на легких.
Диагностика дирофиляриоза у человека
Диагностика дирофиляриоза затруднена из-за схожести его симптомов с другими заболеваниями, что может привести к ложным диагнозам и задержке в лечении. Основные жалобы пациентов включают мигрирующие подкожные узлы и ощущения перемещения паразита.
Для подтверждения диагноза дирофиляриоза необходимо сдать следующие анализы:
- анализ крови;
- макроскопическое исследование удаленного паразита;
- серологическое исследование для обнаружения антигена паразита;
- аппаратная диагностика (УЗИ узлов, рентген, эхокардиография и электрокардиография).
Перед постановкой диагноза врач также анализирует условия проживания пациента, время года и его деятельность. Факторы риска включают наличие домашних и бездомных собак и кошек, комаров, а также выезды на природу, рыбалку или дачу.
Риск заболевания дирофиляриозом возрастает в период высокой активности комаров. Поэтому важны профилактические меры, проводимые санитарными службами для ликвидации насекомых вблизи водоемов. Заболевание имеет сезонный характер, и основное количество случаев фиксируется весной и летом, с пиками заболеваемости в июне-июле и октябре-ноябре.
Диагностика дирофиляриоза у животных
Для профилактики заболеваний домашним животным необходимо регулярно давать противоглистные препараты. Признаки заражения паразитами включают высыпания, уплотнения, ранки и опухоли на коже.
Наиболее сильно при поражении страдает сердечно-сосудистая система. Животное становится пассивным, теряет аппетит, у него может повышаться температура и появляться кашель. Собака может прихрамывать и испытывать судороги.
Лечение дирофиляриоза
Форма болезни определяет методы лечения. Обычно у человека паразитирует одна неполовозрелая особь. Основной способ избавления от паразита — хирургический. Для предотвращения его перемещения используют дитразин. Реже применяются медикаменты, такие как ивермектин или диэтилкарбамазин. В дополнение к основному лечению назначают успокаивающие, антигистаминные препараты, нестероидные противовоспалительные средства и глюкокортикостероиды.
При глазном дирофиляриозе основным методом лечения является удаление гельминта оперативным путем. После операции назначают дезинфицирующие и противовоспалительные препараты для глаз, а также капли дексаметазона для уменьшения воспаления. Обязательно назначаются антигистаминные средства.
Профилактика дирофиляриоза
В России 4-30% домашних и уличных собак являются переносчиками микрофилярий, в зависимости от региона. Наибольший процент зараженных животных наблюдается в Греции и Иране — 25-60%.
Профилактика дирофиляриоза включает истребление комаров, ограничение контакта животных и людей с ними, своевременное выявление и лечение дирофилярий у животных, борьбу с бродячими собаками и противоглистную профилактику домашних питомцев.
Очагами дирофиляриоза являются водоемы рядом с жилыми районами, поэтому меры санитарных органов по борьбе с кровососущими насекомыми имеют большое значение. Также необходимо контролировать популяцию комаров в подвалах жилых домов, где они могут обитать круглый год. Из подвалов насекомые проникают в квартиры через вентиляционные системы.
В лесу и около водоемов рекомендуется использовать репелленты и защищать открытые участки тела одеждой. Животным можно надевать специальные ошейники. По возможности стоит избегать прогулок в вечернее и ночное время.
Каждый человек отвечает за свое здоровье и здоровье своих близких. При поездках в теплые страны будьте внимательны! Легче предотвратить болезнь, соблюдая профилактические меры, чем лечить ее последствия.
Неведомская Е.В. Источник: klinikanz.ru