Осень и зима — время простудных заболеваний и вирусных инфекций. В этот период уровень заболеваемости значительно возрастает. Многие люди путают грипп и простуду. Хотя эти заболевания схожи по симптомам и причинам, методы лечения могут сильно различаться. Неправильно подобранные препараты могут усугубить состояние.
В этой статье мы разберем, как отличить грипп от простуды.
Чем отличается грипп от простуды?
- Начало заболевания. Признаки гриппа развиваются быстро и стремительно прогрессируют.
Источником гриппа являются больные люди в период инкубации или острого течения заболевания. Инфекция передается воздушно-капельным путем при чихании, кашле, через рукопожатие, а также через недостаточно обработанную пищу. Инкубационный период составляет от 4 часов до 3 суток. В целом заболевание длится 5-7 дней.
Простуда — это заболевание, связанное с переохлаждением. Она развивается постепенно, и симптомы появляются через день-два. Обычно простуда легко лечится, но в запущенных случаях может перейти в более серьезные заболевания.
- Температура. При гриппе наблюдается высокая температура, достигающая 39-40 градусов. При простуде температура, как правило, остается в пределах нормы.
- Слабость. Люди с простудой часто не обращают внимания на кашель и насморк, полагая, что «само пройдет». Простуду можно перенести на ногах, хотя это нежелательно.
При гриппе пациент сразу осознает, что заболел, и часто не имеет сил даже встать с постели. Ломота в теле, сильная головная боль и высокая температура — эти симптомы трудно спутать с чем-либо другим.
- Кашель и насморк. При гриппе эти симптомы могут появиться не сразу (только через 5 дней) или вовсе отсутствовать. При простуде наблюдаются изнуряющий кашель, боль в горле при глотании и насморк.
- Красные глаза, зуд и слезотечение. Грипп сопровождается красными глазами, сильной слабостью, лихорадкой и лопающимися сосудами в носу. В тяжелых случаях возможны судороги, рвота, учащенное сердцебиение и нехватка воздуха.
При простуде глаза не краснеют и не слезятся; если это происходит, скорее всего, это признак бактериальной инфекции.
Почему нужно различать эти заболевания?
В группу людей с ослабленным иммунитетом входят пенсионеры, дети и лица с хроническими заболеваниями. Их иммунная система наиболее уязвима к болезнетворным микроорганизмам. Неправильный диагноз может ухудшить общее состояние организма и привести к неэффективному лечению.
Грипп ослабляет естественные функции иммунитета, что может способствовать развитию других инфекций, в основном дыхательных путей. Легкие могут поражаться стрептококками или стафилококками, что увеличивает риск пневмонии, легочного кровотечения и отека.
У взрослых грипп может осложниться синуситом, гайморитом, перикардитом и острой сердечно-сосудистой недостаточностью. У детей возможны осложнения в виде отита, очаговой пневмонии и бронхита.
Грипп и простуда в детском возрасте
- головная боль
- мышечная слабость, озноб
- боли в животе, тошнота
- бред и судороги при температуре выше 40℃
- беспокойство
- снижение аппетита
- жидкий стул, отказ от грудного молока у младенца
Диагностика гриппа и простуды
При подозрении на заболевание следует обратиться к врачу: взрослым — к терапевту, детям — к педиатру. Консультация проходит в несколько этапов.
- Первичный осмотр. Врач задаст вопросы о состоянии здоровья, изучит историю болезни и направит на анализы и диагностику. Терапевт может назначить УЗИ внутренних органов и лабораторные исследования для выявления вирусов и инфекций.
- Постановка диагноза. На основе собранного анамнеза и результатов анализов специалист определит заболевание, объяснит причины состояния и назначит лечение или госпитализацию.
- Направление к узкопрофильному специалисту. При необходимости терапевт отправит вас к врачу узкой специализации для дальнейшего обследования.
При осмотре ребенка у педиатра обязательно должны присутствовать родители, что помогает врачу установить контакт с пациентом. Сначала педиатр прослушает легкие, измерит температуру и осмотрит горло на наличие воспаления.
Специалист выслушает жалобы родителей о здоровье ребенка. Затем потребуется пройти обследование для диагностики заболевания. Педиатр направит на анализы крови и мочи, а также на дополнительные исследования (соскоб, рентген, бронхоскопия) при необходимости. На повторной консультации будет поставлен диагноз, назначено медикаментозное лечение или направлено к узкопрофильному специалисту.
Как проходит лечение гриппа и простуды?
Больничный режим
Первое, что назначит врач при гриппе, — это постельный режим. Переносить болезнь на ногах опасно как для вас, так и для окружающих, так как вирус гриппа очень заразен. Все, с кем вы контактируете, могут заболеть, а вы рискуете получить бактериальное осложнение.
Также важно соблюдать режим питания: пейте больше теплых напитков (травяные чаи, молоко с медом, ягодные морсы, воду) и избегайте тяжелой жареной пищи. Если вы или ваш ребенок не хотите есть, не заставляйте насильно. Снижение аппетита — обычный симптом заболевания.
Медикаментозная терапия
В первую очередь назначают противовирусные препараты от гриппа и простуды, которые подавляют вирус внутри организма. Их применяют при тяжелой или средней степени заболевания, и они наиболее эффективны в первые дни болезни.
Жаропонижающие средства используются только при высокой температуре, чтобы помочь организму справиться с жаром и предотвратить осложнения. Эти препараты также обладают противовоспалительным действием.
Антибиотики назначаются только врачом и применяются при возникновении острого бактериального инфекционного процесса на фоне гриппа, когда организм не справляется самостоятельно. Важно: курс антибиотиков нельзя прерывать.
Антигистаминные средства помогают устранить неприятные симптомы заболевания, такие как покраснение, зуд, слезотечение, отек носоглотки и выделения из носа.
Иммуностимуляторы укрепляют защитные силы организма и помогают иммунной системе противостоять вирусам и бактериям.
Капли от насморка уменьшают отек слизистой, облегчают дыхание и предотвращают микробные осложнения. Однако их не следует использовать более 5 дней, чтобы избежать риска хронического отека слизистой.
Профилактика гриппа и простуды
Самый надежный способ профилактики гриппа — вакцинация. Прививка эффективна, но не обеспечивает долгосрочной защиты, поэтому ее нужно делать ежегодно. Регулярная вакцинация способствует выработке антител к вирусу.
Современные вакцины не имеют серьезных побочных эффектов и защищают от мутировавших штаммов. Своевременная прививка снижает риск заражения, а в случае инфицирования болезнь протекает в легкой форме.
После вакцинации возможен подъем температуры до 37,5℃, озноб, потливость, слабость и снижение аппетита. В месте укола могут возникнуть покраснение, легкое набухание, зуд и болезненные ощущения. Эти реакции свидетельствуют о выработке иммунитета. После прививки не рекомендуется посещать баню или сауну, купаться в открытых водоемах, заниматься физической нагрузкой и употреблять алкоголь.
Противопоказания к прививке от гриппа
- Не прошло минимум 6 месяцев с последней вакцинации.
- Бронхиальная астма.
- Аллергические реакции.
- Дефицит железа.
- Заболевания органов дыхательной системы в острой или хронической форме.
- Аллергия на куриный белок.
- Сердечная недостаточность.
- Эндокринные заболевания.
- Патологии крови.
- Первый триместр беременности.
- Тяжелая почечная недостаточность.
- Период обострения хронических заболеваний.
Для профилактики гриппа и простуд следуйте простым правилам:
- Укрепляйте иммунитет. Занимайтесь спортом и гуляйте на свежем воздухе, чтобы насытить легкие кислородом.
- Избегайте переохлаждения, вызванного резкими перепадами температур или кондиционерами.
- Используйте антибактериальные средства, особенно в сезон простуд.
- Соблюдайте сбалансированное питание для обеспечения организма необходимыми микроэлементами.
Где пройти диагностику и лечение гриппа и простуды в Красноярске?
Сделать это можно в частной медицинской клинике «Медюнион».
Если заболел ребенок или пожилой человек, не ждите приема врача — вызовите специалиста на дом. Это быстро и удобно! Врач осмотрит пациента в знакомой обстановке, назначит анализы и выпишет лечение. Медсестра проведет забор анализов или вакцинацию.
Запишитесь в медицинский центр «Медюнион» и позаботьтесь о здоровье близких. Вы можете сделать это онлайн или по телефону. Стоимость первичной консультации врача начинается от 1100 рублей.
7 Февраля 2021
Вопрос о том, как убрать холку на шее, часто возникает у людей старше 40 лет. Это не искривление позвоночника, как многие думают, а жировое отложение. Оно вызывает эстетический дискомфорт, ухудшает кровоснабжение головного мозга и приводит к венозному застою.
Отчего бывает вдовий горб?
- Изменение гормональной системы. Это явление часто наблюдается у женщин в период менопаузы, когда возникают гормональные изменения, приводящие к образованию жировых отложений.
- Лишний вес. Холка представляет собой локальные жировые отложения.
- Начальная стадия остеопороза. Она может развиваться из-за нехватки кальция, что приводит к искривлению и ослаблению шейных позвонков.
- Постоянное перенапряжение мышц шеи. Это может вызвать спазмы и воспалительные процессы, нарушающие кровоток.
В чем опасность жировых отложений в области шеи?
- появление и учащение головных болей
- постепенное увеличение артериального давления
- ускоренная утомляемость
- снижение работоспособности
- нарушение кровоснабжения мозга
- онемение конечностей
- пульсация в затылочной области
- проблемы с вниманием и памятью
- характерный хруст при поворотах головы
Какие симптомы указывают на заболевание?
- ноющая боль в шее, затылке, руках и плечах
- затруднения при поворотах головы
- головокружение, звон или шум в ушах
- ощущение потери сознания при ходьбе
- слабость в руках и ногах
- потеря чувствительности в области шеи
Как убрать вдовий горб?
Существует несколько способов устранения вдовьего горба. Многие статьи утверждают, что дефект можно убрать с помощью ортопедических средств, массажа или физических упражнений. Однако такие методы эффективны только на начальной стадии и не гарантируют, что жир не накопится снова. Это скорее профилактические меры.
Наиболее эффективным методом является операция. Липосакция зоны седьмого шейного позвонка — простая и хорошо переносимая процедура.
Стоимость липосакции зоны седьмого шейного позвонка составляет 50 000 рублей.
Сегодня применяются ультразвуковая и лазерная липосакция. Ультразвук воздействует только на жировые клетки вдовьего горбика, не затрагивая соединительную ткань, сосуды и нервы. Разряд поступает в ткани через канюлю, разрушенные клетки и их содержимое отсасываются компрессором.
При лазерной липосакции жировая и соединительная ткани разрушаются лазерными импульсами, поступающими через тонкую канюлю, введенную в кожу через небольшой прокол. Жир отсасывается через трубки с помощью компрессора.
Эта операция имеет короткий срок реабилитации — около 2 недель. После нескольких часов наблюдения в клинике пациент может вернуться домой и к привычному образу жизни.
Операция не проводится при сердечно-сосудистых заболеваниях в стадии декомпенсации, нарушениях свертываемости крови, сахарном диабете, онкологических заболеваниях и в период обострения хронических заболеваний.
Лазерный липолиз — еще один метод удаления вдовьего горба на шее. Все манипуляции выполняются под местной анестезией и не вызывают болевых ощущений. В проблемной зоне делается прокол, через который вводится канюля с лазерным оптико-волоконным зондом.
Стоимость лазерного липолиза начинается от 60 000 рублей.
Лазерный липолиз осуществляется с помощью аппарата, генерирующего холодный спектр излучения с длиной волны 650–940 нм. Во время работы лазера мембраны жировых клеток разрушаются, жир превращается в эмульсию и выводится из организма естественным образом через кровоток, расщепляясь в печени.
Преимущества лазерного липолиза:
- минимальная травматичность
- запуск процесса омоложения кожи (лифтинг)
- отсутствие рубцов после процедуры
- быстрая реабилитация
- исключение эффекта бугристости кожи
- бескровность и безболезненность
- аккуратное устранение патологии без повреждения здоровых тканей
Как ухаживать за местом обработки после операции?
В течение двух месяцев следует избегать солнечного света и посещения солярия. Ультрафиолетовые лучи могут вызвать пигментацию. Результат операции можно будет окончательно оценить через два месяца.
Профилактика появления шейного горба
- Грамотно организовать место для сна. Спать следует на твердой поверхности. Мягкий матрас может показаться удобным, но он увеличивает нагрузку на позвоночник и ослабляет мышцы спины.
- Двигаться в достаточном количестве. Не обязательно заниматься тяжелыми физическими упражнениями. Достаточно ежедневно увеличивать количество пройденных километров, танцевать или плавать.
- Контролировать набор веса. С возрастом многие склонны к полноте, поэтому нужно уменьшать калорийность пищи.
- Создать удобное рабочее место. Рабочий стол и стул должны быть расположены так, чтобы спина и шея находились в правильном положении. Спина должна быть прямой, ступни — на полу, а ноги согнуты под прямым углом. Каждые 30 минут работы делайте легкую гимнастику.
- Следить за осанкой. С возрастом она может ухудшаться из-за старения мышц и изменений в позвоночнике. Поддерживать спину в прямом состоянии помогут йога и пилатес. Не забывайте держать спину ровно в течение дня.
Чтобы записаться на прием к хирургу для обследования и лечения вдовьего горба, свяжитесь с нами одним из удобных способов:
- Онлайн на нашем сайте effi-clinic.ru. Заполните электронную форму с вашими контактными данными.
- Закажите обратный звонок, указав имя и номер телефона. Наши менеджеры перезвонят вам в течение 15 минут и ответят на ваши вопросы.
- Позвоните по номеру +7(391)205-00-11.
Щербоносова Татьяна Анатольевна
Заведующая кафедрой нервных болезней и психиатрии,
КГБОУ ДПО Институт повышения квалификации специалистов здравоохранения
Горбулина Светлана Владимировна
Ассистент кафедры нервных болезней и психиатрии,
КГБОУ ДПО Институт повышения квалификации специалистов здравоохранения
Инсульт — внезапное нарушение кровообращения мозга, вызванное закупоркой или разрывом сосуда. При закупорке возникает ишемический инсульт, при разрыве — геморрагический. Это одно из самых распространенных заболеваний головного мозга у взрослых, и с возрастом риск его возникновения увеличивается. По статистике, инсульт поражает 0,1–0,4 % населения в год, в зависимости от страны. Он является ведущей причиной инвалидности и занимает третье место среди причин смертности.
Научные исследования показывают, что инсульт чаще поражает мужчин, но и женщины страдают от него. Поэтому важно знать первые признаки инсульта, чтобы вовремя оказать помощь, так как промедление может быть опасным.
Предвестники инсульта:
- Внезапная, необъяснимая головная боль, не связанная со стрессом.
- Головокружение, потеря координации или равновесия.
- Онемение одной стороны тела (язык, лицо, рука или нога) с сопутствующей слабостью.
- Ухудшение зрения, вплоть до потери способности видеть одним или обоими глазами.
- Нарушение сознания и ориентации.
- Расстройства речи.
Эти симптомы могут появляться резко и исчезать через несколько минут или часов. Если такие атаки повторяются, это может предшествовать инсульту. Необходимо немедленно вызвать «скорую помощь».
До приезда бригады «скорой помощи» сделайте следующее:
- Успокойте больного и уложите его в постель, желательно на бок. Если он возбужден, успокаивайте его.
- На голову положите намоченное в холодной воде полотенце или пакет со льдом.
- Измерьте артериальное давление. Если оно высокое, дайте привычный препарат для его снижения.
- Обеспечьте доступ свежего воздуха, откройте окна и расстегните стесняющую дыхание одежду.
Чтобы проверить наличие инсульта, проведите простой тест: попросите улыбнуться — если половина лица неподвижна, это инсульт. Попросите удержать руки поднятыми — при слабости это не удастся. Попросите повторить простую фразу — если не получается, это может указывать на нарушение речи. Если язык отклоняется в сторону, это также может свидетельствовать о инсульте. Чем раньше будет оказана медицинская помощь, тем лучше будет прогноз. Оптимально обратиться за помощью в течение 2-3 часов после начала приступа.
Отличия инсульта у женщин и мужчин.
Женщины чаще страдают от инсульта после 60 лет, тогда как у мужчин риск появляется уже после 40. Ранее считалось, что инсульт — это удел пожилых людей, но в последние годы случаи инсульта у женщин в возрасте 18–40 лет стали более частыми. У беременных женщин также выше вероятность инсульта. Женщины переносят инсульт тяжелее, и смертность среди них выше. К факторам риска у женщин добавляются прием оральных контрацептивов, мигрени и предрасположенность к тромбозам. Курящие женщины старше 30 лет, принимающие противозачаточные средства, имеют на 22% повышенный риск инсульта.
Признаки инсульта у женщин:
- Внезапная невыносимая головная боль.
- Онемение лица и слабость мимических мышц.
- Онемение одной стороны тела (рука или нога).
- Неспособность жестикулировать.
- Нарушение речи и понимания.
- Ухудшение зрения, вплоть до потери.
- Нарушение координации движений.
- Резкая потеря равновесия, судороги.
- Эмоциональные расстройства (депрессия, неконтролируемый смех или слезы).
- Тошнота и рвота, повышение температуры, нарушения глотания.
- Временная потеря сознания.
Признаки инсульта у мужчин:
Симптомы у мужчин схожи с женскими:
- Внезапная невыносимая головная боль и головокружение.
- Резкая слабость.
- Онемение пораженной стороны тела.
- Ухудшение зрения и речи.
- Судороги, тошнота, рвота, потеря сознания.
Атипичные симптомы: сухость во рту, боль в грудине, психические нарушения. Эти симптомы могут не вызывать подозрений, но в сочетании с типичными требуют немедленного обращения к врачу.
Симптомы геморрагического инсульта у молодых людей.
Геморрагический инсульт может развиваться и у молодежи, чаще всего из-за разрыва аневризмы. Он проявляется сильной головной болью, рвотой и потерей сознания, после чего больной может прийти в себя, но испытывает постоянную сонливость и заторможенность.
Предотвратить инсульт поможет правильное питание и здоровый образ жизни.
Хотя никто не застрахован от инсульта, можно снизить риск. Рекомендуется:
- Уменьшить потребление соленой и жирной пищи.
- Избегать курения и приема гормональных противозачаточных средств.
- Контролировать уровень сахара при диабете.
- Не злоупотреблять алкоголем и энергетиками.
- Заниматься спортом или делать зарядку.
- Следить за режимом сна.
- Контролировать вес.
- Употреблять больше фруктов и пить чистую воду.
Врач-ортодонт Николаева Надежда Николаевна
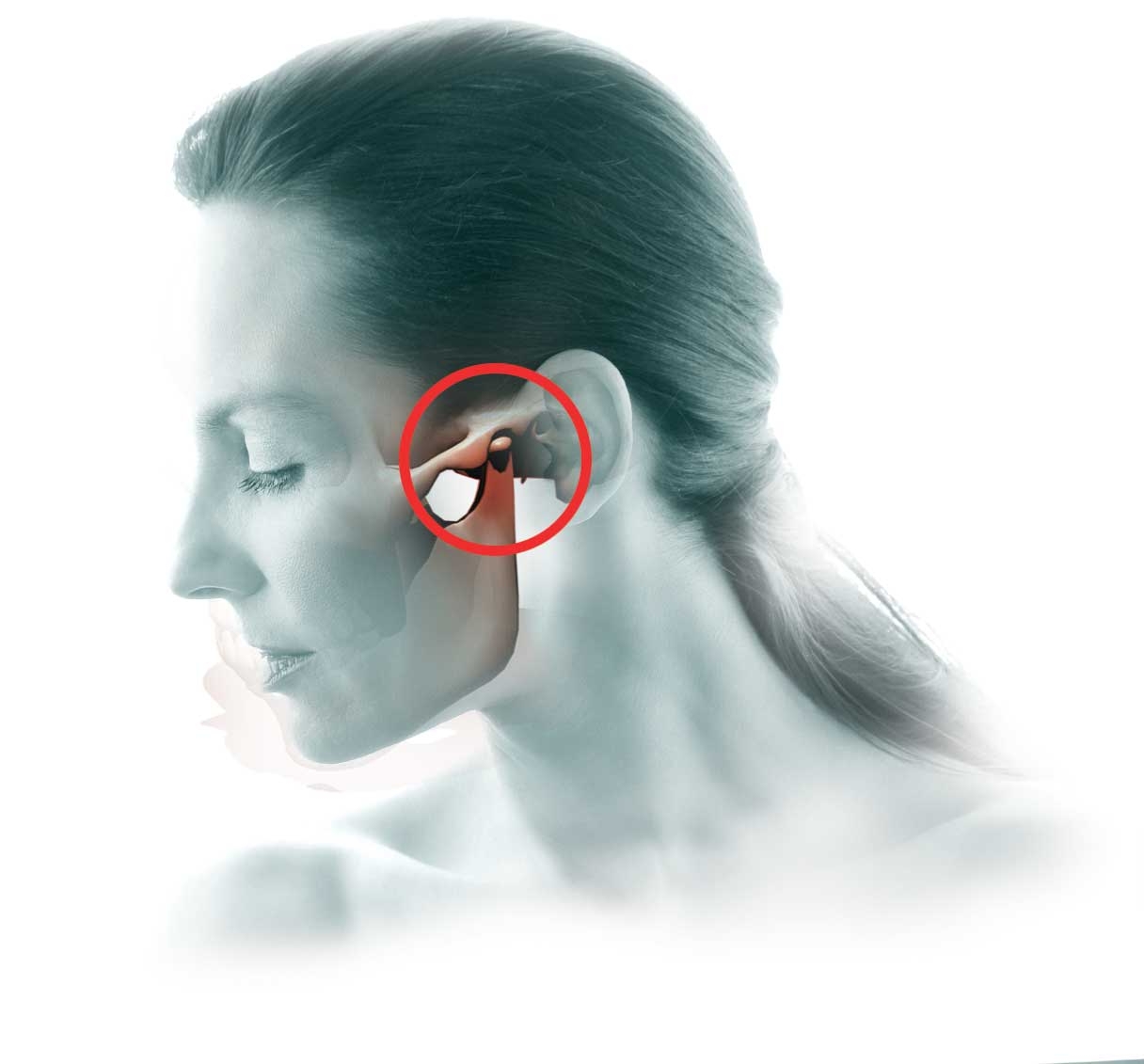
Височно-нижнечелюстной сустав (ВНЧС) — парный сустав, образуемый головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Он обеспечивает движение нижней челюсти и участвует в жевании, глотании, разговоре и зевании. Жевательные мышцы обеспечивают точное движение сустава, если нет дисфункции ВНЧС.
По данным ВОЗ, около 40% населения в возрасте 20-50 лет страдают дисфункцией ВНЧС. Однако многие не обращаются к врачу с жалобами на сустав, предпочитая лечить головные боли, утомление и другие симптомы. Дисфункция проявляется неврологическими симптомами: головная боль, головокружение, щелчки и хруст сустава, напряжение мышц. Также могут быть отологические симптомы: шум, звон, заложенность ушей, снижение слуха.
Существуют и скрытые последствия дисфункции ВНЧС:
- Шейный лордоз — нарушение осанки, когда шея чрезмерно выпрямляется или голова выступает вперед.
- Искривление в крестцово-подвздошном сочленении, что может привести к изменению длины конечностей.
ВНЧС является частью стоматогностической системы, которая включает структуры головы и шеи, а также связана с крестцом и копчиком. Все части системы взаимосвязаны и зависят от нормального функционирования.
Основные функции стоматогностической системы:
- Обеспечение жевания, глотания, речи и дыхания.
- Поддержание статики: баланс шейного отдела, позвоночника и таза.
- Влияние на функции нервной, эндокринной и лимфатической систем.
Нарушения окклюзии (прикуса) могут вызывать боли и негативные изменения в других частях организма. Например, неправильный прикус может привести к спазмам в шейном отделе и изменению длины конечностей.
Дисфункция ВНЧС может вызывать напряжение фасций шеи, что раздражает симпатические нервы и приводит к спазму сосудов головы. Это может вызвать головокружение и тревожные состояния. Также может наблюдаться заложенность носа из-за нарушения лимфооттока.
Причины заболеваний ВНЧС:
- Неправильный прикус.
- Стресс.
- Травмы челюсти.
- Эндокринные и обменные нарушения.
- Чрезмерные физические нагрузки.
- Вредные привычки.
Симптомы заболеваний ВНЧС:
- Головная боль, спазмы в лицевых мышцах.
- Щелчки и хруст при движении челюсти.
- Боль и заложенность в ушах.
- Головокружение.
Заболевания ВНЧС могут иметь серьезные последствия для здоровья. В большинстве случаев достаточно корректирующей капы, чтобы избежать множества проблем.