Врач-ортодонт Николаева Надежда Николаевна
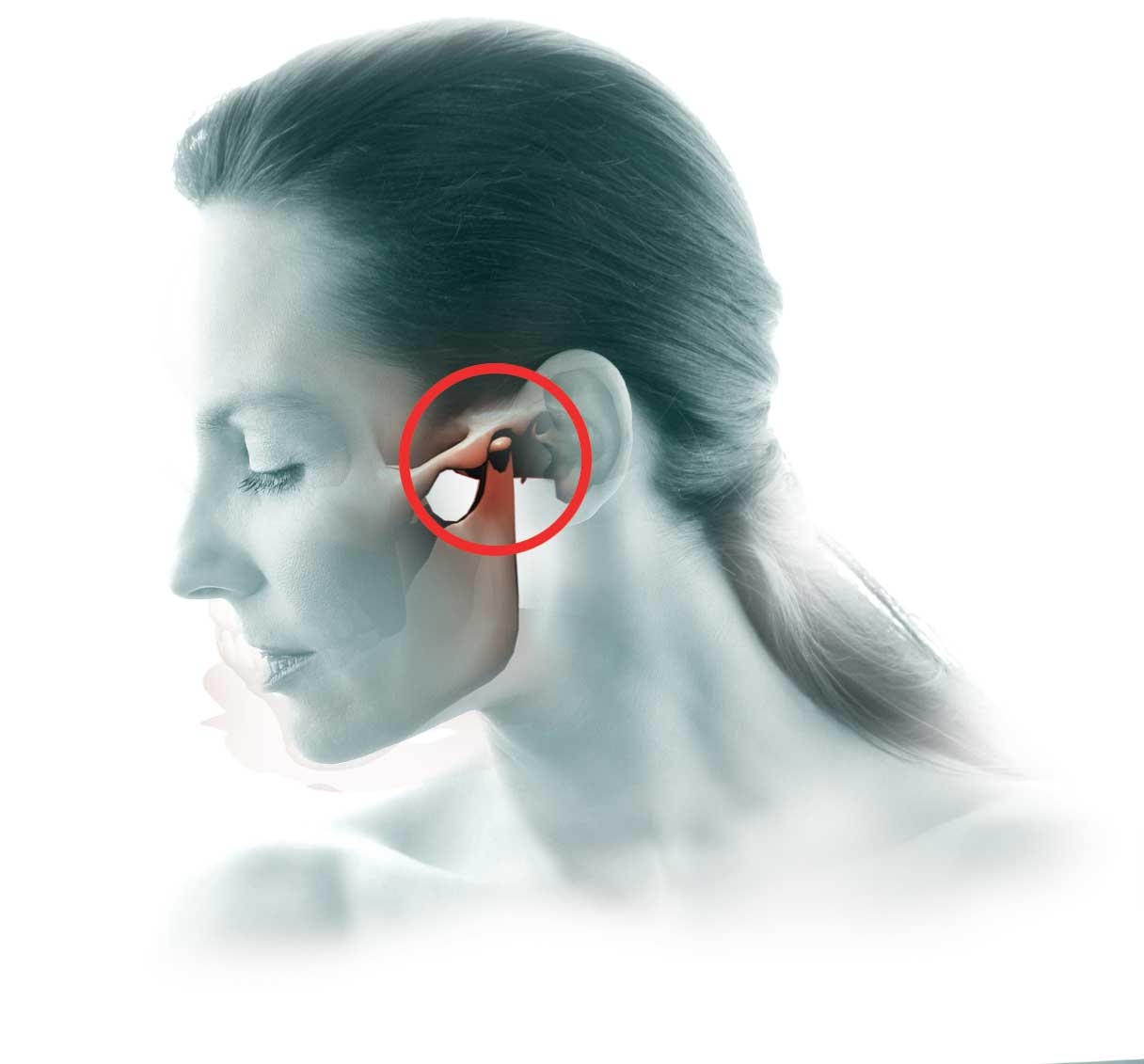
Височно-нижнечелюстной сустав (ВНЧС) — парный сустав, образованный головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и участвует в жевании, глотании, разговоре и зевании. Жевательные мышцы обеспечивают точное движение сустава, если не нарушена его функция (дисфункция ВНЧС).
По данным ВОЗ, около 40% населения в возрасте от 20 до 50 лет страдают дисфункцией ВНЧС. Однако не все обращаются к врачу-гнатологу или остеопату с жалобами на сустав, предпочитая лечить головные боли, утомление, приступы страха и повышенное давление. Дисфункция может проявляться неврологическими симптомами: головной болью, головокружением, щелчками и хрустом сустава, напряжением и спазмами в области головы, шеи и горла. Отологические симптомы включают шум, звон, заложенность ушей и снижение слуха. Существуют и другие скрытые последствия дисфункции ВНЧС:
- Шейный лордоз — нарушение осанки, при котором шея чрезмерно выпрямляется или голова заметно выступает относительно тела.
- Искривление в крестцово-подвздошном сочленении, что может привести к изменению длины конечностей.
Дисфункция ВНЧС влияет на весь опорно-двигательный аппарат, включая длину конечностей.
ВНЧС является частью стоматогностической системы — комплекса взаимодействий структур и функций головы и шеи. Она включает кости черепа, нижнюю челюсть, подъязычную кость, ключицу и грудину, мышцы, связки, суставы, сосудистую, лимфатическую и нервную системы, а также мягкие ткани головы и зубы. Система взаимосвязана и зависит от нормального функционирования всех её частей.
Основные функции стоматогностической системы:
- Обеспечение жевания, глотания, кусания, речи и дыхания.
- Поддержание статики: механизм походки, шейный и позвонковый баланс, баланс таза и равновесие.
- Влияние на краниальную функцию, особенно височной кости.
- Влияние на функции нервной, эндокринной и лимфатической систем.
Эти функции обеспечиваются движением нижней челюсти, которое зависит от перемещения головки нижней челюсти в суставной ямке ВНЧС с помощью различных мышц. Линия смыкания зубов (окклюзионная плоскость) должна быть параллельна плоскостям опорно-двигательного аппарата. Параллельность линий свидетельствует о здоровье опорно-двигательного аппарата и зубочелюстной системы. Изменения в одной плоскости могут вызывать изменения в других.
Нарушения окклюзии, вызванные стираемостью зубов, врождёнными патологиями прикуса или неадекватным стоматологическим лечением, могут приводить к нарушениям в шейном отделе позвоночника и спазмам мышц шеи. Длительный спазм приводит к структурным изменениям в мышцах, что нарушает их способность сокращаться и расслабляться. Это может вызвать спазмы в жевательной и мимической мускулатуре. Спазм мышц с одной стороны может привести к спазму в другой области. Например, височная мышца участвует в поддержании статики, её синергистом являются жевательные мышцы, содержащие много проприорецепторов. Нарушение окклюзии приводит к несбалансированному движению нижней челюсти и челюстно-лицевой мускулатуры, что может вызвать искривления позвоночника и изменения длины конечностей.
Дисбаланс в ВНЧС негативно влияет на нервную систему постоянно. Любая аномалия прикуса изменяет направление действия силы в черепе. Например, преждевременный контакт на боковых зубах вызывает нескоординированное движение мышц и искажение передачи нервного импульса в мозг. Это может привести к напряжению фасций шеи и раздражению симпатических узлов вегетативной нервной системы, что провоцирует спазм сосудов головы. Спазм сосудов может нарушать кровоснабжение мозжечка, вызывая головокружение и тревожные состояния. Дисфункция ВНЧС также может вызывать торсию височной кости, что приводит к нарушениям вестибулярного аппарата и головокружениям. Заложенность носа может быть связана с дисфункцией ВНЧС, так как укорочение фасций мышц шеи нарушает лимфоотток и венозный отток от головы, что может проявляться отёком в области носовых ходов.
Причины заболеваний височно-нижнечелюстного сустава:
- Неправильный прикус (окклюзия), приводящий к деформации окклюзионной поверхности зубов и блокаде движения нижней челюсти. Это может вызвать патологическую стираемость зубов и перегрузку ВНЧС. Наиболее распространённая проблема — снижение высоты прикуса, вызванное различными факторами, такими как нарушение прорезывания зубов, бруксизм, преждевременная утрата зубов, врождённое отсутствие зубов и неумелое стоматологическое лечение.
- Стресс (перенапряжение, сильное сжатие зубов).
- Травма челюсти (переломы лицевых костей и челюсти).
- Эндокринные и обменные нарушения, инфекционные заболевания.
- Чрезмерные физические нагрузки.
- Вредные привычки (грызть ногти, неправильно держать телефон и т. п.).
Симптомы заболеваний ВНЧС:
- Головная боль, спазмы в лицевых мышцах и области челюсти.
- Щелчки, хруст, скрежет при движении челюсти.
- Боль, заложенность и звон в ушах.
- Увеличение подчелюстных лимфатических узлов.
- Головокружение.
Влияние заболеваний ВНЧС на здоровье человека недостаточно изучено, в отличие от методов диагностики, лечения и восстановления ВНЧС. В большинстве случаев достаточно корректирующей каппы, чтобы избежать множества проблем со здоровьем.
Full Text
Abstract
Aim. Провести качественный анализ металлических имплантатов, установленных в кости, и определить тактику лечения воспалительного процесса в послеоперационный период при металлоостеосинтезе.
Materials and methods. Проанализировано лечение 1325 пациентов с развивающимся посттравматическим остеомиелитом верхних и нижних конечностей в отделении сложной травматологии Городской клинической больницы № 6 и травматологических отделениях Перми за 10 лет (2004–2014).
Results. Металлолиз наблюдался у 227 (17,2 %) пациентов. Он проявлялся гнойными выделениями и образованием свищей в области винта через 2–3 месяца после операции по лечению перелома у 177 (76,3 %) пациентов, а у 50 (27,7 %) пациентов – острым гнойным воспалительным процессом сразу после операции. У 34 (15 %) пациентов компьютерная томография и МРТ показали металлические имплантаты в кости. Все 227 (17,2 %) пациентов прошли удаление металлических конструкций. После удаления раны заживали первично у 152 (66 %) пациентов, вторичное заживление наблюдалось у 75 (44 %). Долгосрочные результаты изучались в течение 3 лет у 189 (83 %) пациентов. Развитие послеоперационного остеомиелита, связанного с поздним удалением металлической конструкции, зарегистрировано у 8 (4,4 %) пациентов. Ложный сустав образовался у 1 (0,5 %) пациента с переломом большеберцовой кости. Положительный долгосрочный результат был достигнут у 180 (95,2 %) пациентов.
Conclusions. Своевременная диагностика и правильно выбранная тактика лечения обеспечивают полное восстановление структуры и функции, а также положительную медицинскую и социальную реабилитацию данной категории пациентов.
Keywords
Остеомиелит, металлоостеосинтез, переломы конечностей, металлолиз.
Введение
За последние годы наблюдается рост гнойных осложнений при оперативном лечении закрытых переломов, что связано с расширением показаний к металлоостеосинтезу конечностей. Основная часть ошибок (60,3 %) обусловлена неправильным подбором металлических конструкций, нарушением принципов асептики, оперативно-техническими ошибками и несоблюдением правил послеоперационной иммобилизации. Частота неудовлетворительных результатов лечения остается высокой (42–50 %), а рецидивы воспаления костной ткани составляют 22–74,3 % [2, 4, 5, 7, 8, 12, 17]. В результате пациенты часто подвергаются повторным операциям, оставаясь неизлеченными на протяжении десятков лет. Более 70 % больных посттравматическим остеомиелитом становятся нетрудоспособными, из них почти 90 % впоследствии получают инвалидность, причем заболевание чаще всего поражает мужчин трудоспособного возраста [6, 8, 10–13]. В настоящее время активно применяется остеосинтез с использованием различных металлоконструкций для лечения изолированных закрытых переломов длинных костей [8] и при политравме [1]. Несмотря на совершенствование и внедрение новых материалов и менее травматичных технологий, количество послеоперационных осложнений не снизилось.
С увеличением показаний к остеосинтезу с использованием металлоконструкций растет и число гнойных осложнений [3, 8, 10, 12]. Частота послеоперационного остеомиелита, по данным различных авторов, варьируется от 0,4 до 22,4 % [9, 10, 13, 15].
Основные материалы для имплантатов — металлические сплавы (титановые, кобальтовые, нержавеющие стали), полимеры и керамика. Несмотря на рост использования полимеров и керамики, металлические материалы по-прежнему составляют около 60 % всех имплантатов. Изделия из сплавов марки ВТ6 используются примерно в 28 % случаев.
Цель исследования — провести качественный анализ структуры металлического имплантата, погруженного в кость, и определить тактику лечения при воспалительном процессе в послеоперационном периоде металлоостеосинтеза.
Материалы и методы исследования
Произведен анализ лечения 1325 пациентов с посттравматическим остеомиелитом верхних и нижних конечностей за 10 лет (2004–2017) в отделении осложненной травматологии ГКБ № 6 и травматологических отделениях г. Перми.
Металлоз как начальное проявление послеоперационного остеомиелита был зафиксирован у 227 человек (17,2 %). Он проявлялся нагноением и образованием свища в области винта через 2–3 месяца после операции у 177 (76,3 %) пациентов. У 50 (27,7 %) пострадавших наблюдался острый гнойный воспалительный процесс сразу после операции.
У 34 (15 %) пациентов с повреждениями конечностей на компьютерной и магнитно-ядерной томографии выявлены вкрапления металла в кости. Всем этим больным были удалены металлоконструкции.
У 30 (60 %) из них после удаления металлоконструкции для стабилизации перелома применен внеочаговый остеосинтез с использованием аппаратов внешней фиксации.
Мы проанализировали химический состав пластин и винтов, удаленных из большеберцовой и плечевой костей. Исследование проводили в сердцевине и на поверхности образцов с помощью растрового электронного микроскопа РЭМ-100У и всеволнового дисперсионного анализатора спектра рентгеновского излучения ВДАР-1. Было представлено 8 образцов.
Пластины марки ВТ6 (новые) имели следующий состав: титан – основное вещество, алюминий – 5,8/5,9 нм (поверхность и основа), ванадий – 4,5/4,5 нм, железо – 0,3/0,3 нм, кремний – 0,1/0,1 нм.
Результаты
Удаленные пластины с поверхности нагноившихся переломов костей конечностей (марка медицинской стали ВТ6) имели следующий состав: титан — основное вещество, алюминий — 3,9/2,8 нм, марганец — 1,3/1,2 нм, железо — 0,4/0,1 нм, кремний — 0,1/0,1 нм. На поверхности пластины обнаружены кальций — 0,3 нм, хлор — 0,2 нм, сера — 0,1 нм.
Винт самонарезной из стали марки ВТ6 (новый) включал: титан — основное вещество, алюминий — 5,7/5,4 (поверхность и основа), ванадий — 4,2/4,1, железо — 0,3/0,2, кремний — 0,1/0,1.
Удаленные винты (ВТ6) состояли из: титана — основное вещество, алюминия — 4,0/3,6 нм, ванадия — 2,9/2,9 нм, железа — 0,7/0,2 нм, кремния — 0,1/0,1 нм. На поверхности винтов обнаружены кальций — 0,2 нм, хлор — 0,1 нм, сера — 0,1 нм.
Послеоперационные раны зажили первично у 152 (66 %) пациентов. Вторичное заживление отмечено у 75 (44 %) человек. Отдаленные результаты изучены в течение трех лет у 189 пациентов.
Развитие послеоперационного остеомиелита наблюдалось у 8 (4,4 %) пациентов, что связано с поздним удалением металлоконструкции. Образование ложного сустава зафиксировано у 1 (0,5 %) человека. Хороший результат достигнут у 180 (95,2 %) пациентов.
Выводы
Сравнительный качественный химический анализ имплантатов показал, что металлические пластины и винты, погруженные в кость, подвержены отторжению (металлозу) из-за отложения кальция, хлора и серы на их поверхности. Это может замедлить консолидацию переломов и привести к послеоперационному остеомиелиту конечностей.
Своевременное удаление металлоконструкций и комплексное лечение в специализированном отделении, включая удаление конструкций в течение 1–3 дней при появлении свищевых ходов к области винта, обеспечили полное выздоровление 95,2 % пациентов.
Раннее установление диагноза и правильный выбор метода лечения способствуют полному восстановлению структуры и функций, что обеспечивает положительную медицинскую и социальную реабилитацию данной категории пациентов.
About the authors
V. A. Samartsev
Academician Ye.A. Vagner
Perm State Medical University
Автор для переписки. Email: kadyncevigor@mail.ru
Доктор медицинских наук, профессор, заведующий кафедрой общей хирургии № 1
Российская Федерация, ул. Петровавловская, 26, Пермь, 614000
I. V. Kadyntsev
Academician Ye.A. Vagner
Perm State Medical University
Email: kadyncevigor@mail.ru
Кандидат медицинских наук, доцент кафедры общей хирургии № 1
Российская Федерация, ул. Петропавловская, 26, Пермь, 614000
E. G. Voluzhenkov
Ltd. “Technical Diagnostics”
Email: kadyncevigor@mail.ru
Генеральный директор
Россия, 614007, г. Пермь, ул. Красноармейская, 21-505
References
- Болтенков В.К., Куликов А.Н., Литвинов С.Д., Тетюшкин С.Н. и др. Алгоритм лечения посттравматического остеомиелита. Материалы Всерос. науч.-практ. конф. с междунар. участием, посвящ. памяти профессора А.Н. Горячева. Омск: Полиграф, 2011; 115.
- Гринев М.В. Остеомиелит. Л.: Медицина, 1977; 152.
- Грязнухин Э.Г. Гнойные осложнения полифрактур и профилактика остеомиелита. Хронический остеомиелит: сб. науч. тр. Л., 1982; 53-59.
- Дзюба Г.Г., Резник Л.Б. Универсальные подходы к лечению остеомиелитов длинных костей скелета на основе локальных антибактериальных носителей. Вестник травматологии и ортопедии им. Н.Н. Приорова. М., 2016; 1: 26-31.
- Исайкин А.А., Хомяков Н.В., Фарыгин В.А. Лечение хронического остеомиелита у больных с обширными травматическими дефектами голени. Сб. тез. IX Съезда травматологов-ортопедов. Саратов: Научная книга, 2010; 3: 1059-1060.
- Котельников Г.П., Яшков А.В. Гравитационная терапия в коррекции нарушений репаративного остеогенеза. Самара, 2000; 208.
- Линник С.А., Назаров Х.Н., Мирзоев Р.Р. Эффективность иммуномодулирующей терапии хронического остеомиелита у больных с множественными травмами нижних конечностей. Человек и его здоровье: Второй Всерос. конгр. по травматологии с междунар. участием. СПб., 2017; 50-51.
- Мироманов А.М., Трубицин М.В. Персонализированные аспекты воспалительных осложнений при переломах костей конечности. Политравма. Ленинск-Кузнецкий, 2017; 37-41.
- Никитин Г.Д., Рак А.В., Линник С.А. Хирургическое лечение остеомиелита. СПб.: Русская графика, 2000; 288.
- Рушай А.К. Значимость факторов в выборе лечебной тактики у больных с остеомиелитом конечностей. Травма, 2016; 17 (3): 155-158.
- Столяров С.А., Бадеян В.А. Диагностика хронического остеомиелита конечностей на фоне местных гнойных осложнений в неспециализированных лечебно-профилактических учреждениях. Самара, 2017; 27 (3): 44-47.
- Al-Mudhaffar M., Prasad C.V., Mpfidi A. Wound complications following operative fixation of calcaneal fractures. Injury, 2000; 31 (6): 461-464.
- Flemister A.S. Jr., Infante A.F., Sanders R.W., Walling A.K. Subtalar arthrodesis for complications of intra-articular calcaneal fractures. Foot Ankle Int, 2000; 21 (5): 392-399.
Comments on this article
Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Содержание:
- Что такое металлоостеосинтез?
- Показания к металлоостеосинтезу перелома
- Преимущества
- Противопоказания
- Виды металлоостеосинтеза
- Как проводят операцию?
- Реабилитация
- Возможные осложнения
- Где проводят металлоостеосинтез переломов?
- 3 важных факта о металлоостеосинтезе
Для лечения переломов обычно используют гипсовые повязки, которые обеспечивают иммобилизацию кости и способствуют ее естественному срастанию. Однако в сложных случаях, таких как множественные или открытые переломы, а также при смещении осколков, необходимо восстановить правильное положение кости и зафиксировать его. Для этого применяется металлоостеосинтез.
Что такое металлоостеосинтез?
Специалисты «Оксфорд Медикал» объясняют, что металлоостеосинтез (МОС) — это метод восстановления формы кости и ее фиксации в неподвижном положении до полного срастания. Для этого используются металлические пластины, спицы, штифты и другие устройства, которые устанавливаются во время операции. Они изготовлены из прочных металлических сплавов, обладающих биологической инертностью: не окисляются, не выделяют вещества в мягкие ткани и не вступают в химические реакции.
Остеосинтез позволяет правильно соединить обломки кости и удерживать их в этом положении на длительный срок. Это исключает вероятность смещения, повреждения нервов и мышечных волокон, а также неправильного срастания. В некоторых случаях металлоостеосинтез является единственным способом восстановить кость или сустав и сохранить подвижность.
Показания к металлоостеосинтезу перелома
Основные показания:
- Сложные переломы, при которых правильное сращение кости или сустава невозможно без операции.
- Наличие острых или множественных обломков, что увеличивает риск смещения кости и повреждения нервов, мышц и мягких тканей.
- Неправильное срастание кости после перелома.
Эти повреждения являются абсолютными показаниями. Также существуют относительные показания, при которых врач решает, нужен ли остеосинтез, учитывая сложность перелома, состояние пациента и другие индивидуальные факторы.
Относительные показания:
- Вторичное смещение обломков кости после начавшегося сращивания.
- Медленное срастание.
- Деформация стопы.
- Патологические переломы (в результате заболевания, а не травмы).
- Необходимость быстрой реабилитации.
Металлоостеосинтез чаще всего проводят при открытых переломах, повреждениях ключиц, костей таза, бедра, суставов и других.
Преимущества металлоостеосинтеза
Металлические конструкции позволяют:
- восстановить правильное положение обломков кости;
- зафиксировать кость, исключив риск смещения и неправильного сращивания;
- ускорить сращивание;
- повысить вероятность полного восстановления подвижности;
- ускорить реабилитацию;
- сохранить мобильность.
Противопоказания к металлоостеосинтезу
Современный металлоостеосинтез — безопасная технология, но не всем пациентам можно проводить эту операцию.
Противопоказания:
- открытые переломы с серьезным повреждением мягких тканей;
- воспаление или заражение раны;
- тяжелое общее состояние пациента;
- заболевания крови;
- болезни нервной системы и частые судороги;
- декомпенсированные сердечно-сосудистые заболевания, сахарный диабет, дыхательная недостаточность;
- тяжелые заболевания внутренних органов.
Некоторые специалисты также считают нецелесообразным проводить остеосинтез у детей до 10-14 лет при закрытых переломах, у людей с ожирением при переломах бедра и у пациентов с лабильной нервной системой.
Какие есть методы металлоостеосинтеза?
На сегодняшний день существует несколько методов остеосинтеза, применяемых при различных типах переломов.
Методы классифицируются на:
- наружный;
- погружной.
Наружный остеосинтез — это фиксация кости с помощью компрессионно-дистракционных конструкций, наиболее известной из которых является аппарат Илизарова. Металлические спицы проводят сквозь кость и фиксируют снаружи специальными кольцами, устанавливая их выше и ниже перелома. Эта система надежно удерживает кость, предотвращая смещение обломков. Благодаря этому гипс не требуется, и поврежденная конечность остается подвижной.
Погружной остеосинтез подразумевает введение фиксирующих элементов под кожу. В зависимости от их расположения выделяют:
- надкостный остеосинтез — удерживающие пластины крепятся к наружной стенке кости с помощью винтов и шурупов;
- внутрикостный — в полость сломанной кости вводится металлический стержень;
- чрескостный — спицы вводятся в поперечном или косопоперечном направлении.
Каждый метод имеет четкие показания, на основе которых врач подбирает фиксирующее устройство. Иногда применяются комбинированные техники остеосинтеза.
Как проводят металлоостеосинтез перелома?
Остеосинтез — это операция, требующая подготовки. Пациенту назначают анализы крови и мочи, электрокардиограмму (ЭКГ), консультацию анестезиолога и при необходимости другие обследования. Фиксацию кости проводят под общей или местной анестезией, последняя используется реже, при противопоказаниях к наркозу.
После операции пациент остается в клинике под наблюдением врачей на несколько дней, затем его выписывают домой. Для снятия боли, воспаления и профилактики инфекции могут назначить медикаменты. Контроль срастания кости осуществляется с помощью периодических рентгеновских снимков.
Длительность ношения фиксирующих устройств определяется индивидуально. Она зависит от типа перелома и скорости сращения кости и может составлять от нескольких месяцев до 1-1,5 лет. Пожилым пациентам иногда не рекомендуют убирать поддерживающую конструкцию вовсе.
Реабилитация после металлоостеосинтеза
Период реабилитации начинается после удаления спиц или других фиксирующих устройств и длится в среднем от 3 до 6 месяцев. Назначения врача зависят от типа перелома, используемой металлоконструкции и других факторов.
В период реабилитации пациентам обычно рекомендуют:
- медикаментозное лечение для ускорения регенерации костей, уменьшения отечности и боли;
- массаж для улучшения кровообращения, рассасывания отеков и профилактики пролежней;
- физиотерапевтические процедуры (электрофорез, магнитотерапия и др.);
- лечебную физкультуру для постепенного восстановления подвижности.
Реабилитация так же важна, как и этап сращивания кости. Следование рекомендациям врача поможет быстрее вернуться к полноценной жизни и избежать осложнений.
Могут ли быть осложнения после металлоостеосинтеза?
При правильном проведении операции металлоостеосинтез осложнения возникают редко. Важно корректно установить фиксирующую конструкцию и предотвратить инфекцию в ране. Наиболее частой причиной осложнений является несоблюдение пациентом врачебных рекомендаций, например, чрезмерные физические нагрузки на прооперированную конечность.
Качество операции зависит от уровня клиники и опыта хирурга, а соблюдение рекомендаций врача — ответственность пациента.
Осложнения остеосинтеза могут включать:
- смещение или повреждение фиксирующей конструкции из-за высоких нагрузок;
- повреждение нервов и кровеносных сосудов;
- жировую эмболию — закупорку сосудов жировыми элементами;
- остеомиелит — инфекционное воспаление костей;
- артрит — воспаление суставов;
- заражение раны.
Где проводят металлоостеосинтез переломов?
Металлоостеосинтез проводят как в государственных, так и в частных клиниках. Эта процедура критически важна, так как от нее зависит срок реабилитации и подвижность сустава или кости. Поэтому операцию лучше доверить профессионалам.
В «Оксфорд Медикал» имеется современный хирургический стационар и отделение травматологии, оснащенное новейшим оборудованием от ведущих брендов. Это позволяет проводить тщательную диагностику и хирургическое лечение переломов любой сложности. Операции выполняет хирург-ортопед травматолог высшей категории с многолетним опытом работы.
3 важных факта о металлоостеосинтезе
Факты о металлоостеосинтезе:
- Металлоостеосинтез — это хирургическая методика, применяемая при сложных переломах. В некоторых случаях это единственный способ добиться правильного сращения кости или сустава и восстановить нормальную подвижность.
- Обычно металлические конструкции удаляют после сращивания кости, для чего проводят повторную операцию. В редких случаях их оставляют, если существует риск повторного перелома или деформации кости без поддерживающего устройства.
- Металлоостеосинтез иногда позволяет срастить перелом без наложения гипса, например, при повреждении ключицы или фиксации костей голени и предплечья с помощью аппарата Илизарова.
Сопутствующие услуги:
- Травматология и ортопедия
- Лечение переломов
- Ортопедические операции
Источники:
- Research Gate
- Grsmu.by
Опубликовано: 02.04.2021
Обновлено: 16.04.2021
Современная медицина без страха и боли. «Медюнион» – на страже здоровья и долголетия!
При неудачном переломе кости часто требуется хирургическое вмешательство, проводя остеосинтез. Остеосинтез — это скрепление костей для сращивания перелома. Специальные металлоконструкции, используемые во время операции, фиксируют концы кости в одном положении.
Почему приходится удалять металлоконструкции после перелома?
После операций часто возникают осложнения, из-за которых фиксаторы приходится удалять раньше запланированного срока.
На решение об удалении металлоконструкции влияют различные факторы. С каждым годом увеличивается количество производителей фиксаторов, которые применяют новые технологии, сплавы и формы. Кроме того, пациенты могут обращаться за лечением перелома в одной клинике, а удалять металлоконструкцию в другой. Это затрудняет врачам принятие решения о необходимости удаления имплантатов.
Показания к удалению фиксаторов
- заживление перелома после остеосинтеза;
- низкое качество металла изделия;
- ограничение подвижности сустава рядом с пластиной;
- повреждение фиксатора или смещение с места установки;
- желание удалить послеоперационный рубец;
- занятия спортом с высокими физическими нагрузками – наличие импланта может привести к повторному перелому;
- установка пластины у ребёнка или подростка – она может мешать нормальному росту кости;
- остеопороз – имплант на нижней конечности увеличивает риск повторного перелома;
- инфицирование глубоких тканей;
- склонность к аллергическим реакциям на определённые сплавы или металлы;
- нагноение в месте операционной раны;
- удаление как один из этапов лечения.
Какие есть противопоказания к удалению?
- Фиксатор установлен в анатомически уязвимых зонах, таких как таз, передняя часть позвоночника и плечо. Повторная операция в этих областях может вызвать серьезные травмы.
- Перелом бедра у пожилых людей, особенно страдающих остеопорозом, представляет собой серьезную проблему. У таких пациентов вероятность повторного перелома бедра после удаления фиксаторов достигает 70%.
Как проводится операция?
Хирургическое вмешательство проводится планово после диагностических исследований, таких как рентген и компьютерная томография. Рекомендуется извлекать пластины через 12 месяцев, когда сформировалась полноценная костная мозоль и место перелома упрочнилось. Экстренная операция возможна только в случае миграции винтов во внутренние органы, что может происходить при фиксации головки плечевой кости.
Операция выполняется под общим наркозом. Разрез осуществляется по первичному рубцу. Сложности могут возникнуть из-за использования некачественных материалов для изготовления металлоконструкций и винтов.
Как проходит процедура по снятию металлоконструкций?
Удаление спиц проводится под местным обезболиванием с использованием скусывания и выкручивания стержней. Пластины удаляются под общей анестезией. Врач делает разрез кожи в том же месте, что и при первой операции, затем выкручивает винты и снимает пластины.
Как проходит период реабилитации?
Восстановление после снятия пластин проходит легче, чем после их установки. Пациенту нужно провести около двух недель в больнице для заживления послеоперационного рубца. В это время следует избегать физических нагрузок. Врач может назначить физиотерапию, массаж и комплекс лечебной гимнастики.
Удаления металлоконструкции ключицы
Снятие пластины с ключицы завершает восстановление после перелома. Металлоконструкции позволяют пациентам отказаться от гипсовых повязок и неудобных шин. Важно удалить пластину вовремя, лучше всего в том же медицинском учреждении, где проводилось хирургическое вмешательство.
Несвоевременное удаление пластины может привести к артрозу в суставной области, образованию остеофитов и повреждению мышечных волокон костными наростами.
Удаление металлоконструкции позвоночника
Операции на позвоночнике с использованием металлоконструкций проводятся в крайних случаях, когда консервативное лечение неэффективно. Удаление металлоконструкции требуется лишь в редких ситуациях, например, при необходимости повторной операции на зафиксированном сегменте или при возникновении осложнений.
Существует две основные техники фиксации позвоночника: жесткая и динамическая. Жесткая фиксация обеспечивает полную неподвижность нестабильных позвонков, но ограничивает физические возможности пациента из-за имплантатов.
Динамические системы фиксации дороже и требуют более высокой квалификации хирурга.
Цена удаления металлоконструкций в Красноярске
В частной клинике «Медюнион» проводят диагностику и операцию по удалению металлоконструкций. Стоимость процедуры начинается от 26 000 руб. Для записи на прием к врачу-хирургу позвоните по номеру +7 (391) 202-95-54 или оставьте заявку в онлайн-форме.
Имеются противопоказания. Необходима консультация специалиста.
Остеосинтез — это фиксация поврежденных костей. Эта хирургическая процедура восстанавливает целостность костей при переломах, соединяя костные фрагменты с помощью винтов, пластин, гвоздей, проволоки и других устройств. Сломанная кость фиксируется указанными методами, что позволяет ей стабильно срастаться в правильном положении. Остеосинтез (внутренняя фиксация кости) применяется травматологами не для всех типов переломов. Однако он особенно эффективен при открытых переломах с повреждением кожи или мягких тканей, а также при множественных фрагментах, переломах на ногах и у пациентов с остеопорозом.
Основные цели остеосинтеза — создать оптимальные условия для сращения костных отломков, восстановить анатомию скелета, минимизировать травму окружающих мягких тканей и восстановить функции пораженной зоны (конечности или части скелета).
В СМ-Клинике проводятся следующие виды остеосинтеза в зависимости от типов переломов:
Преимущества операции на костях – остеосинтеза
Кости скелета обеспечивают опору всему телу, поэтому переломы нарушают эту важную функцию и могут привести к серьезным последствиям. Если переломы не лечить, кости срастаются неправильно, что может вызвать инвалидность.
Многие знают о лечении переломов с помощью гипсования и фиксирующих повязок. Однако в сложных случаях, когда есть смещение отломков или повреждены дополнительные структуры, одной гипсовой иммобилизации недостаточно. В таких ситуациях необходимо лечение остеосинтезом, которое включает правильную репозицию костей и их фиксацию различными конструкциями. Это помогает восстановить целостность костей и ускоряет их сращивание без осложнений.
Остеосинтез также показан, когда закрытые методы неэффективны. Если обломки смещены и травмируют мягкие ткани, их нужно вернуть на место и зафиксировать. Это избавляет пациента от необходимости носить гипсовые повязки и обеспечивает большую подвижность. В процессе остеосинтеза обломки фиксируются плотно, что сокращает время иммобилизации. Восстановление проходит быстрее, и через несколько дней после операции пациент может начать двигать конечностью.
Для фиксации костей используются специальные инертные материалы: спицы, шурупы, пластины и аппараты. Эти материалы не окисляются в тканях тела, что делает операцию безопасной.
Показания к остеосинтезу костей в клинике
Не каждый перелом требует остеосинтеза, так как эта процедура достаточно дорогостоящая. Врач определяет необходимость операции после тщательного обследования. Если травматолог считает, что консервативное лечение будет неэффективным или рискованным, может быть назначен остеосинтез. К основным показаниям для его проведения относятся:
- сложные переломы со смещением отломков, когда закрытая репозиция невозможна;
- переломы шейки бедра, особенно у пожилых пациентов, так как сращение таких переломов затруднено из-за нарушенного кровообращения;
- плохое сращение переломов при консервативном лечении;
- внутрисуставные переломы;
- смещение костных отломков во время консервативной терапии;
- сложные травмы с множественными отломками и выраженным смещением;
- нарушение сращения костей, приводящее к образованию ложного сустава.
Также остеосинтез применяется для коррекции деформаций скелета, удлинения ног, лечения тяжелых форм плоскостопия и изменения походки, если другие методы неэффективны.
Противопоказания к остеосинтезу в СПб
Процедура сращения костей с помощью оперативного вмешательства является серьезной и травматичной. Она проводится только по строгим показаниям и имеет ряд противопоказаний, которые необходимо учитывать. К основным противопоказаниям относятся:
- тяжелое общее состояние, кома или шок;
- множественные травмы и открытые переломы;
- инфекционные осложнения в области операции;
- выраженный остеопороз костей в зоне вмешательства;
- аллергия на компоненты наркоза;
- тяжелые и декомпенсированные заболевания сердца, почек или печени;
- серьезные расстройства нервной системы;
- преклонный возраст с хроническими заболеваниями.
Чтобы исключить противопоказания, необходимо провести ряд обследований и проконсультироваться с профильными специалистами — кардиологом, эндокринологом, терапевтом. Решение о объеме операции остеосинтеза и ее стоимости принимается на основе заключений всех врачей.
Виды остеосинтеза
Существуют различные методы остеосинтеза: винтовой, пластинчатый, интрамедуллярный штифт, натяжная лента, фиксация спицами Киршнера, устройства внешней фиксации и динамические бедренные винты. В основном используются титановыми материалами.
Перед операцией необходимо точно локализовать перелом на рентгене или МРТ. На основе результатов обследования врач выбирает метод остеосинтеза. Требуются стандартные предоперационные осмотры: анализы крови, измерение артериального давления и ЭКГ. Пациент должен прекратить прием разжижающих кровь препаратов и провести процедуру натощак.
Местоположение и тип перелома влияют на хирургическую процедуру и стоимость операции. Также эти факторы определяют, будет ли операция проводиться под общей, спинальной или местной анестезией.
Винтовой остеосинтез
При винтовом остеосинтезе костные отломки фиксируются винтами. Для этого в кости сверлится отверстие. На противоположной стороне фрагмента высверливается резьба для натяжного винта или используется винт с резьбой на конце для губчатой кости. В обоих случаях сломанные части соединяются затягиванием винтов.
Пластинчатый остеосинтез
Это процедура, при которой сломанные части кости фиксируются пластиной. Хирург открывает место перелома и прикручивает подходящую пластину вдоль линии перелома. Она крепится к фрагментам винтами, обеспечивая стабильное соединение сломанных частей.
Интрамедуллярный остеосинтез костей
Интрамедуллярный остеосинтез штифтом — это процедура, при которой вскрывается костномозговая полость сломанной кости. Хирург создает канал в этой полости для установки штыря, который соединяет костные фрагменты, действуя как внутренняя шина. Стержень дополнительно стабилизируется поперечным болтом, что предотвращает его смещение. Правильное положение стержня контролируется с помощью рентгеновского снимка.
Остеосинтез натяжной лентой
Остеосинтез натяжной лентой — это сложная процедура, при которой фрагменты кости спрессовываются. К фрагментам прикрепляются фиксирующие проволоки, которые соединяются натяжной лентой.
Фиксация проволоки Киршнера
Спицы Киршнера — это эластичные стальные проволоки, применяемые для исправления переломов мелких костей, таких как пальцы или ключица. Проволока вставляется в кость, при этом ее верхний конец остается снаружи. После заживления перелома проволоку можно удалить. Также накладываются шина или гипсовая повязка, так как одних проволок недостаточно для стабилизации перелома.
Аппараты внешней фиксации
Устройство внешней фиксации — это металлический каркас, который используется для фиксации переломов. Хирург делает небольшие надрезы на коже над трещинами и сверлит отверстия в костях. В эти отверстия вставляются металлические стержни, которые выступают из корпуса. Стержни крепятся к внешнему каркасу, что обеспечивает стабилизацию перелома кости.
Динамический бедренный винт
Динамический бедренный винт — это метод лечения переломов шейки бедра, возникающих в области тазобедренного сустава. В процессе операции в головку бедренной кости вбивается винт. К бедренной кости прикрепляется пластина с трубкой, по которой может скользить свободный конец винта. Вес тела пациента распределяется по винту, что способствует сжатию переломов.
Сломанные кости стабилизируются различными методами остеосинтеза до полного сращения. В целом, переломы хорошо заживают с использованием этой процедуры.
Какие переломы лечатся при помощи остеосинтеза
Сегодня многие клиники предлагают платные услуги по остеосинтезу, так как этот метод эффективно лечит травмы. С его помощью восстанавливают анатомию шейки бедра, бедренной кости, ключиц, большеберцовых костей, лодыжек, коленных суставов, плеча, предплечья и кисти, а также переломы тазобедренного и голеностопного суставов.
Возможные осложнения и риски этой процедуры
Остеосинтез — стандартная процедура лечения переломов, и восстановительный период обычно проходит без осложнений. Однако, как и любые операции, остеосинтез может вызвать инфекции, повреждение нервов, послеоперационное кровотечение или образование тромбов. В редких случаях могут возникнуть анкилоз, остеонекроз или спайки сухожилий, а также компартмент-синдром.
Что происходит после операции
После операции за пациентом наблюдают в период восстановления, когда он просыпается от анестезии. Вскоре начинается лечебная физкультура для предотвращения анкилоза и уменьшения потери мышечной массы.
Возможность использования кости в обычном режиме зависит от выбранной процедуры остеосинтеза и индивидуального процесса заживления. Для полного заживления перелома требуется не менее шести недель, однако общий процесс может занять несколько месяцев. Частичная мобилизация возможна достаточно рано, и пациент может нагружать конечность с помощью вспомогательных средств, таких как костыли. Удаление материала для остеосинтеза возможно только после полного заживления перелома. Используемый материал (титан) может оставаться в организме на всю жизнь. В настоящее время винты и пластины обычно не удаляют без особых показаний.
В нашей клинике вы можете узнать стоимость остеосинтеза костей на консультации с врачом. Цена включает операцию, подготовку, наркоз и реабилитацию. Наши врачи имеют уникальный опыт в лечении и реабилитации, и мы поможем подобрать оптимальный способ коррекции. Записаться на прием можно по телефону клиники или на сайте.
Цены
Способы оплаты медицинских услуг «СМ‑Клиника»
Оплатить услуги клиники можно любым удобным способом: наличными, банковскими картами основных платежных систем или картами рассрочки «Халва».
Отзывы
Оставить отзыв 17.08.2018 Спасибо за помощь моей дочке. Она пришла с переломом предплечья. Врач сделал качественную иммобилизацию. Очень внимательный и приятный специалист. Мы довольны его работой.