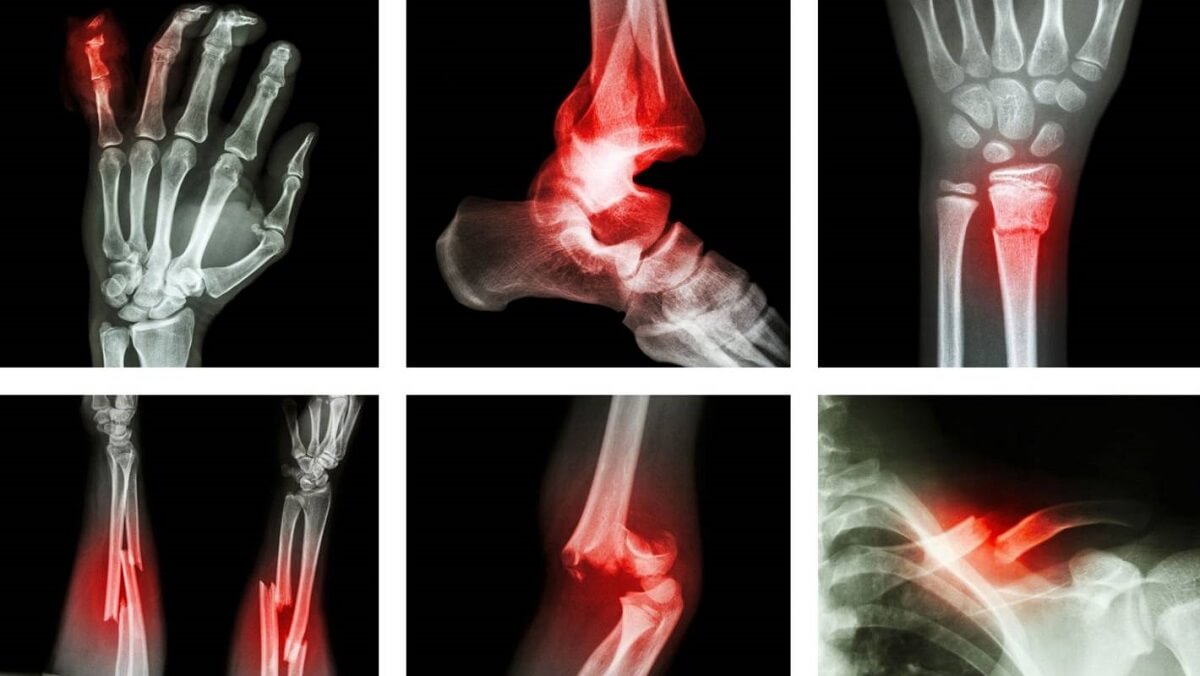
Все, о неприятных ощущениях в груди
Мало кто может избежать коварного симптома — боли в сердце, отдающей в шею, лопатки или позвоночник. Важно выяснить, связано ли это с сердечными заболеваниями или есть другие причины.
Почему колет сердце и что делать? Если вы столкнулись с этой проблемой впервые, не поддавайтесь панике. Лишь в 10% случаев такой симптом указывает на серьезные заболевания. Только 20% болей в области сердца можно считать признаком болезни этого органа.
Если колет сердце, не откладывайте визит к врачу. Специалист проведет диагностику и назначит лечение.
Причины и диагностика колющей боли в сердце
Причины болей в области сердца могут быть различными, и их характер зависит от источника дискомфорта. У разных людей болевые ощущения могут варьироваться от сильных до едва заметных.
Чаще всего такие боли не указывают на серьезные заболевания и не требуют сложного лечения. Однако важно обратиться к специалисту для точной диагностики, так как под симптомами могут скрываться серьезные проблемы.
Если колет в области сердца, это может указывать на заболевания, связанные с:
- дегенеративно-дистрофическими изменениями позвоночника;
- легкими;
- диафрагмой, пищеводом или желудком;
- сердцем.
Что делать и как помочь в домашних условиях, если сердце колет?
Если колет в грудине, это сигнализирует о процессах в организме, требующих медицинского вмешательства. Перед визитом к врачу важно знать, как оказать первую помощь при внезапной боли в сердце. Вот основные мероприятия:
- Обеспечьте полный покой. Сядьте или лягте в удобном положении, чтобы уменьшить боль.
- Обеспечьте доступ свежего воздуха. Выйдите на улицу или откройте окно.
- Если боль не проходит, примите обезболивающее. Подойдут Парацетамол, Анальгин, Нимесил или Ибупрофен.
- Измерьте артериальное давление и пульс. Если показатели в пределах нормы, боль, вероятно, не связана с сердцем.
- Если приступ колющей боли сопровождается известными заболеваниями сердца или вегетососудистой дистонией, примите успокоительное: Валидол, Корвалол, Валериану или Персен.
- Если колет в груди и давление ниже нормы, это может указывать на сердечную проблему. В этом случае не принимайте Нитроглицерин, так как это может усугубить ситуацию.
- Если через 35 минут боль в сердце сохраняется, немедленно вызовите скорую помощь.
Какие болезни могут быть замаскированы за колющей болью в сердце
Что делать, если колет в области сердца, и какие заболевания могут вызывать этот симптом? Рассмотрим наиболее распространенные причины:
| Заболевание | Симптомы |
|---|---|
| Межреберная невралгия | Резкие и неожиданные боли в области сердца, усиливающиеся при поворотах корпуса, нажатии на межреберные участки и позвоночник. |
| Травма ребер | Боль в области сердца, связанная с повреждением ребер. |
| Остеохондроз позвоночника | Болевые ощущения в области сердца, возникающие из-за изменений в позвоночнике. |
| Невроз | Покалывание в области сердца, учащенный пульс, повышенное психоэмоциональное возбуждение, особенно после физической нагрузки или стресса. |
| Вегетососудистая дистония | Разнообразные симптомы, включая покалывание в области сердца. |
| Пороки сердечных клапанов и аорты | Боли в области сердца, связанные с нарушением работы клапанов. |
| Воспаление сердечной мышцы (миокардит) | Непрекращающаяся ноющая боль в зоне сердца, возникающая на фоне простудных или инфекционных заболеваний. |
| Воспаление внешней оболочки сердца (перикардит) | Боль в области сердца, связанная с воспалением перикарда. |
| Воспаление легких или плевры | Боль слева в грудине, усиливающаяся при глубоком вдохе или кашле. |
| Аневризма грудной аорты | Сильные боли в области сердца, часто с иррадиацией в лопатку и повышением артериального давления. |
| Грыжа диафрагмы, гастроэзофагеальная рефлюксная болезнь | Боль, возникающая при приеме пищи, изжоге или переедании. |
| Нарушение ритма сердца | Несильное покалывание, вызванное аритмией, сопровождающееся слабостью. |
Не ставьте диагноз самостоятельно. Только врач может сделать заключение после медицинского обследования.
Способы облегчения боли в сердце
Что делать, если часто колет сердце? Если причина боли не установлена или вы столкнулись с этим симптомом впервые, важно знать, как облегчить состояние.
Вот меры по устранению неприятных ощущений в зависимости от заболевания:
-
Межреберная невралгия. Боль жгучая, может длиться от одного часа до суток и более. Облегчить симптомы помогут витамины группы В и противовоспалительные препараты.
-
Остеохондроз грудного отдела позвоночника. Боль колющая, ноющая, тупая и давящая, затрудняет дыхание. Неприятные ощущения не проходят после приема Нитроглицерина. Облегчить боль можно уколом противовоспалительного препарата.
-
Вегетососудистая дистония. Основной признак — колющая боль при вдохе, которая длится несколько минут. Рекомендуется выпить 45-50 капель валокордина и постараться успокоиться. Также могут наблюдаться тахикардия и тремор, локализующиеся в грудной клетке и левой руке.
-
Перикардит. Длительная колющая боль, локализующаяся в грудной клетке и отдающая в шею. Сопровождается отечностью лица, повышенной температурой и сбивчивым дыханием. Для облегчения необходимо принять противовоспалительный препарат.
-
Расслаивающая аневризма грудной аорты. Сильная колющая боль, сопровождающаяся тяжелым кашлем, одышкой и затруднением глотания. При таких симптомах самостоятельный прием медикаментов запрещен.
-
Психогенные состояния. Боль в груди может быть кратковременной или длительной, возникать в состоянии покоя или при движении. Рекомендуется принять успокоительное или Корвалол.
Что делать, если сильно колет сердце
Сердечно-сосудистые заболевания являются одними из самых распространенных и опасных. При первых симптомах важно выяснить, связаны ли боли в сердце с проблемами в этом органе.
Правильный диагноз можно поставить только после медицинского обследования. Однако есть несколько рекомендаций, которые помогут самостоятельно определить причину болей.
- Наиболее распространенные заболевания сердца — стенокардия и инфаркт. Их симптомами являются сильная давящая или жгучая боль, отдающая в лопатку и левую руку.
- Если боль возникает только при движении грудной клетки, позвоночника или глубоком вдохе, проблема не связана с сердцем.
- Если боль усиливается при нажатии на левую часть грудной клетки, это чаще всего связано с мышечными или нервными проблемами в межреберном пространстве.
- Если боль нарастает, вероятно, проблема с сердцем.
- Если приступ боли в груди возникает неожиданно и быстро проходит, причина, скорее всего, не в сердце.
- Если после приема Нитроглицерина, Валидола или Корвалола боль уменьшается, это указывает на сердечную проблему.
- Если колющую боль снимают Парацетамол или Анальгин, это может свидетельствовать о межреберной невралгии или проблемах с позвоночником.
- Если боль в сердце уменьшается при изменении положения тела, проблема не в этом органе.
Точно определить причину болей можно только в медицинском учреждении. Прием медикаментов должен основываться на заключении и рекомендациях врача.
Колет сердце при беременности что делать?
Женщинам в положении строго запрещено принимать препараты без согласования с врачом. Рекомендации по поводу болей в сердце и затрудненного дыхания может дать только квалифицированный специалист.
Болевые ощущения в груди часто вызывают панику. Важно помнить, что стресс и невроз могут усугубить состояние. При появлении тревожных симптомов не стоит медлить и заниматься самодиагностикой. Только врач может поставить правильный диагноз и назначить адекватное лечение.
Источники:
- Манак, Н.А. Диагностика вертеброгенных кардиалгий у больных ИБС: метод. реком. Н.А. Манак [и др.]. — Минск, 1997. — С. 12.
- Манак, Н.А. Стандартизация диагностики стенокардии. Н.А. Манак [и др.]. Медицина. — 1999. — № 4. — С. 34–35.
- Померанцев, В.П. Боли в груди некоронарогенного происхождения. В.П. Померанцев. Cов. мед. — 1991. — № 6. — С. 30–33.
- Хилл, А.Б. Основы медицинской статистики. А.Б. Хилл. — М., Медицина. — С. 129–31.
- Maseri, A. Mixed angina pectoris. А. Maseri [et al.]. Am. J. Cardiol. — 1985. — Vol. 56. — P. 30–36.
- Fass R., Fennerty M.B., Johnson C. et al. Correlation of ambulatory 24-hour esophageal pH monitoring results with symptom improvement in patients with noncardiac chest pain. J. Clin. Gastroenterol. 1999. V. 28. № 1. P. 36–39.
Что такое перелом хвоста и почему он возникает?
Перелом хвоста у кошек — это травма, затрагивающая позвонки, которые составляют его основу. Хвостик кошки действительно имеет позвонки, так как является продолжением позвоночника. Эти косточки очень маленькие, а также в хвосте расположены нервные окончания, сосуды и мягкие ткани. Перелом вызывает у питомца боль и дискомфорт.
Причины переломов могут быть различными:
- Неудачное наступление на хвост. Средний вес человека составляет 65-70 кг. Если такой вес случайно приложить к маленьким и хрупким косточкам хвоста, это может привести к травме.
- Падение. Кошки — прирожденные охотники. В погоне за добычей они могут взбираться на большие высоты и преодолевать сложные препятствия. Падение с дерева или балкона может быть опасным.
- Упавший предмет. Даже легкий предмет, упавший с высоты или под неудачным углом, может повредить хвост.
- Наезд автомобиля. Хвост маленький, а машина тяжелая. Перед тем как сесть в машину, убедитесь, что под колесами нет животных.
Симптомы перелома хвоста кошки
Перелом приносит значительный дискомфорт кошке. Она не может нормально передвигаться, испытывает боль и недомогание. Хозяину важно вовремя заметить проблему и обратиться за помощью, чтобы облегчить страдания питомца и обеспечить ему комфорт.
Признаки перелома:
- Неестественный изгиб. Хвост кошки гибкий, но резкие переходы не являются нормой. Он не должен «надламываться» и образовывать угол.
- Припухлость – признак воспаления. Хвост утолщается на определенном участке и выглядит неестественно.
- Хвост волочится по полу и не поднимается.
- Кошка не позволяет себя трогать, особенно в области хвоста, что может свидетельствовать о боли.
- Животное ищет укромное место и прячется.
- Снижена двигательная активность, питомец отказывается от еды и воды.
- Возможна агрессия.
- Недержание кала и мочи из-за проблем с мышечными сфинктерами.
- Кровь в моче или кале.
- Потеря чувствительности в области хвоста и задних лап – этот симптом требует профессиональной оценки.
Диагностика перелома хвоста у кошки
Если вы подозреваете у своей кошки перелом хвоста, не паникуйте — кошки чувствуют ваше волнение. Обеспечьте питомцу покой и удобное положение, затем внимательно наблюдайте за его поведением. Если симптомы подтверждаются, необходимо обратиться к ветеринару.
При транспортировке животного в клинику будьте осторожны, чтобы избежать новых травм и не усугубить существующую проблему.
В клинике ветеринар проведет физикальное обследование, обработает рану антисептиком, если она есть, и обезболит травму анестетиком. Это поможет уменьшить страдания вашего питомца и позволит перейти к следующему этапу обследования.
Лечение перелома
При открытом переломе лечебные мероприятия включают остановку кровотечения, очищение раны от осколков, грязи и омертвевших тканей, а также наложение швов.
Сам перелом лечится с помощью гипса или фиксирующей повязки. Чаще применяются повязки, так как гипс вызывает дискомфорт. После репозиции костей и наложения повязки врач проводит повторную рентгенографию, чтобы убедиться в правильности действий. Неправильное положение костей может усилить воспаление и увеличить время заживления.
Итоги
Несмотря на силу и ловкость, кошки — хрупкие и нежные существа. Хвост выполняет множество важных функций, поэтому важно заботиться о питомце и своевременно обращаться за профессиональной помощью. Не пытайтесь лечить перелом самостоятельно и не оставляйте ситуацию без внимания!
Одной из частых причин хромоты у питомцев является сломанный или вырванный коготь. Повреждение может произойти как на прогулке, так и в результате неаккуратной обрезки когтей хозяином.
Когти животных, как и ногти людей, состоят из рогового вещества и являются производными кожи. У питомцев когти толще и содержат пульпу — когтевую фалангу, насыщенную кровеносными капиллярами и нервными окончаниями.
В кончиках когтей пульпы нет, поэтому их обрезка не вызывает у питомца дискомфорта. Однако при глубоких повреждениях когтя или чрезмерной обрезке, затрагивающей палец, может возникнуть обильное и длительное кровотечение, а также сильные болевые ощущения.
Незначительные повреждения когтя
Если при обрезании когтей животному стало больно и оно попыталось отдернуть лапу, но вы все же обрезали коготь, осмотрите срез. Возможно, вы задели нервные окончания, но капилляры остались нетронутыми, и кровотечения не будет. На срезе когтя вы увидите темное пятнышко — это капилляры.
В таком случае выполните следующие действия:
- Обработайте срез любым антисептиком: йодом, йодинолом, перекисью водорода и т. д.
- Защитите срез когтя.
Чтобы у питомца не возникали болевые ощущения, пока отрастает коготь, заклейте срез пластырем, нанесите клей (например, БФ) или наденьте специальные ботиночки. Эффективно использовать антисептическое средство, такое как гемпотин, которое образует защитную пленку.
Если питомец сломал коготь, подрежьте или подточите его края, чтобы они были ровными и не цеплялись, что предотвратит увеличение залома и попадание грязи в рану.
Остановка кровотечения
При глубоких повреждениях когтя первая помощь заключается в остановке кровотечения и обработке раны. Это можно сделать несколькими способами:
Тугое бинтование лапы помогает ускорить естественную остановку небольших кровотечений.
Эффективнее использовать средства, которые ускоряют тромбообразование в поврежденных капиллярах. Простой и эффективный способ — порошок перманганата калия (марганцовка). Порошок наносят ватной палочкой, а при сильном кровотечении небольшое количество помещают на тампон и прикладывают к ране, удерживая до остановки кровотечения.
Мелкие порезы без обильного кровотечения (кровь постепенно выступает) достаточно обработать хлоргексидином, перекисью водорода, гемпотином и другими антисептиками.
После остановки кровотечения нужно защитить рану от грязи и внешних воздействий. Для этого сделайте повязку или используйте специальные ботиночки.
Когда следует обратиться к ветеринару
Если у вашего питомца после обработки раны наблюдаются болевые ощущения, признаки воспаления или он не ставит лапу на землю, обратитесь к ветеринару.
Также необходимо посетить ветеринарную клинику в следующих случаях:
- Коготь сильно поврежден, сопровождается длительным кровотечением и сильной болью.
- Коготь вырван.
- Коготь изменил свое нормальное положение (например, развернут вбок), что чаще встречается у кошек и может указывать на вывих фаланги пальца.
При серьезных повреждениях когтя важно обратиться в ветеринарную клинику для получения квалифицированной помощи и предотвращения заражения раны и глубоких тканей, вплоть до кости фаланги пальца.
Травма ногтя — это механическое повреждение ногтевой пластины, ногтевого валика или кутикулы. Это распространенный вид травм, с которым сталкиваются многие люди. Обычно такие повреждения не имеют серьезных последствий, но требуют вмешательства специалиста.
Как можно травмировать ноготь?
Травмы ногтевой пластины на пальцах рук или ног возникают из-за ударов, механического сдавливания, разрывов, непрофессионального маникюра или педикюра, а также воспаления кутикулы. По характеру возникновения различают:
- Острые травмы – возникают при резком механическом воздействии, например, ударе, защемлении или ушибе от падения тяжелого предмета.
- Хронические травмы – результат постоянного, но незначительного воздействия, например, от неудобной обуви.
Виды травм
-
Ушиб с подногтевой гематомой. Ушиб возникает при резком ударе по ногтю, в результате которого повреждаются сосуды под ногтевой пластиной, но сама пластина остается intact. Постепенно кровь под ней темнеет, и гематома приобретает темно-синий оттенок. Палец сильно болит и может отекать, особенно в области верхней фаланги. Со временем ногтевая пластина начинает отслаиваться из-за нарушения поступления питательных веществ, и ноготь становится «мертвым». На месте старого ногтя вырастает новый.
-
Защемление или сдавливание. Симптомы схожи с ушибом: ноготь синеет или чернеет и может впоследствии отпасть.
-
Рваная рана. Она возникает при неосторожном обращении с острыми предметами. Кровь из такой раны свободно вытекает.
-
Отрыв ногтевой пластины от ложа. Причиной могут быть механическая травма или грибковое поражение.
-
Рассечение ногтя в результате слома. Если сломалась часть пластины, не прикрепленная к ложу, это неприятно, но безопасно. Если повреждено ложе, требуется лечение.
-
Полное или частичное ампутирование ногтя. Это отрыв пластины от ложа, при котором могут быть повреждены мягкие ткани и кость фаланги.
-
Перелом фаланги. Может быть открытым или закрытым.
-
Травмирование при маникюре или педикюре. Повреждения могут затронуть ногтевую пластину или кутикулу. Если их не обнаружить вовремя, это может привести к воспалению.
Некоторые повреждения могут быть незаметны, но проявятся позже, когда ноготь отрастет. Например, если затронута зона роста, на растущем ногте могут появиться белые пятнышки или поперечные выпуклости.
Первичные меры при травме ногтя
Помощь пострадавшему должна быть оказана как можно быстрее. Своевременность вмешательства влияет на результат лечения и скорость выздоровления.
Необходимо:
- Снять с пальцев все украшения.
- Остановить кровотечение, если оно есть: поместить раненый палец под холодную воду.
- Смочить чистую ткань, ватный диск или бинт хлоргексидином или раствором перекиси водорода и прижать к ране.
- При возможности приложить лед к травмированному пальцу, чтобы предотвратить отек и уменьшить боль.
- Держать поврежденную конечность выше уровня сердца для снижения боли.
- После остановки крови провести дезинфекцию, обработав края раны йодом.
- При появлении отека нанести йодную сетку на палец.
- Если боль не утихает, принять анальгин или ибупрофен.
- Наложить на рану стерильный бинт.
Когда можно обойтись домашним лечением
Если гематома занимает не более четверти поверхности ногтевой пластины, нет открытой раны и деформации пальца, такое повреждение считается неопасным. В этом случае лечение можно проводить дома: прикладывайте лед и принимайте обезболивающие.
При травме ногтя не стоит паниковать.
Сломанный ноготь можно восстановить в центрах красоты OLA. Процедура будет аккуратной и безболезненной.
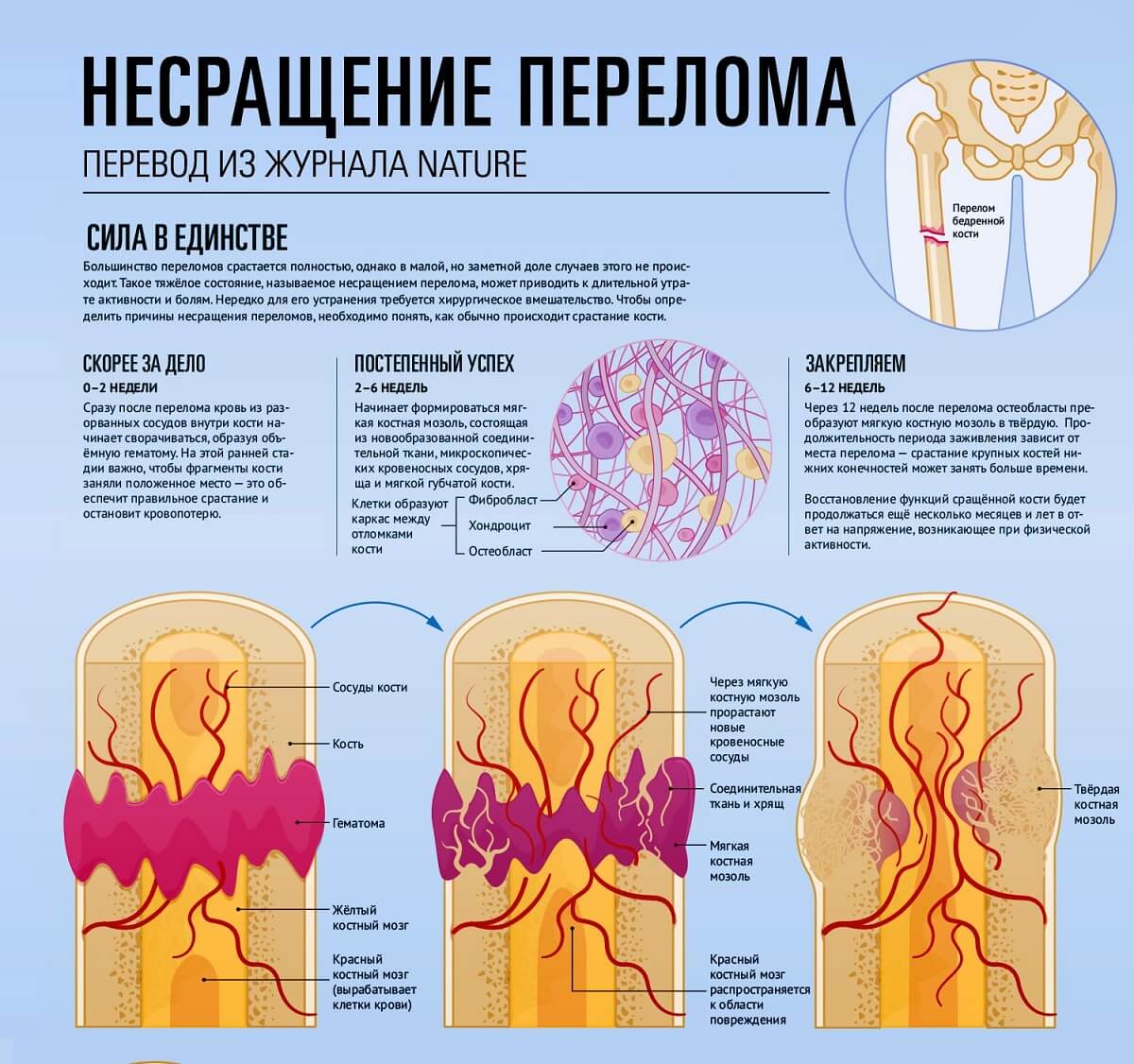
Срок срастания перелома зависит от тяжести травмы, возраста пациента и соблюдения врачебных рекомендаций в период восстановления. У пожилых людей срок срастания костной ткани значительно увеличивается из-за недостатка кальция и возрастных изменений, замедляющих восстановление организма.
Стадии регенерации костей
В медицинской практике выделяют следующие регенерационные стадии:
- Катаболизм тканей и клеточная инфильтрация. После повреждения ткань отмирает, клетки распадаются, образуются гематомы.
- Стадия дифференцировки клеток. На этом этапе происходит первичное срастание костей. При хорошем кровоснабжении сращение проходит по типу первичного остеогенеза и занимает 10-15 суток.
- Стадия образования первичного остеона. В поврежденной области формируется костная мозоль. Происходит первичное срастание, ткани проникают капилляры, белковая основа затвердевает. Хаотичная сеть трабекул кости прорастает и соединяется, образуя первичный остеон.
- Стадия спонгиозации мозоли. На этом этапе появляется пластичный костный покров и корковое вещество, восстанавливается поврежденная структура. Длительность стадии зависит от тяжести повреждения и может составлять от нескольких месяцев до 3 лет.
Обязательное условие для нормального срастания перелома — протекание стадий восстановления без нарушений и осложнений.
Скорость заживления переломов у взрослых
Процесс срастания костей сложен и занимает продолжительное время. При закрытом переломе конечности заживление происходит быстро — от 9 до 14 дней. Множественные повреждения заживают в среднем около месяца. Открытые переломы требуют больше времени на восстановление, период заживления превышает 2 месяца. При смещении костей процесс регенерации еще больше затягивается.
Заживление переломов верхних конечностей происходит медленно, но они менее опасны, чем повреждения нижних конечностей. Сроки заживления следующие:
- фаланги пальцев — 22 дня;
- кости запястья — 29 дней;
- лучевая кость — 29-36 дней;
- локтевая кость — 61-76 дней;
- кости предплечья — 70-85 дней;
- плечевая кость — 42-59 дней.
Сроки заживления переломов нижних конечностей:
- пяточная кость — 35-42 дня;
- плюсневая кость — 21-42 дня;
- лодыжка — 45-60 дней;
- надколенник — 30 дней;
- бедренная кость — 60-120 дней;
- кости таза — 30 дней.
Низкая скорость заживления может быть вызвана неправильным лечением, избыточной нагрузкой на сломанную конечность или недостатком кальция в организме.
Скорость заживления детских переломов
У детей лечение перелома происходит на 30% быстрее, чем у взрослых. Это связано с высоким содержанием оссеина и белка в детском скелете. Надкостница у детей толще и имеет хорошее кровоснабжение. Скелет постоянно растет, а зоны роста способствуют более быстрому срастанию костей. У детей в возрасте от шести до двенадцати лет поврежденные участки кости могут корректироваться без операции, поэтому в большинстве случаев достаточно наложения гипса.
Наиболее распространенные типы переломов у детей:
- Полные. Кость разъединяется на несколько частей.
- Компрессионные. Происходят из-за сильного сжатия вдоль оси трубчатой кости. Заживление занимает 15-25 дней.
- Перелом типа «зеленой ветви». Характеризуется изгибом конечности с образованием трещин и отломков, возникающим при недостаточном давлении для полного разрушения.
- Пластический изгиб. Наблюдается в коленных и локтевых суставах, сопровождается частичным разрушением костной ткани без рубцов и трещин.
Первая помощь при переломе
На скорость сращивания сломанных костей существенно влияет первая помощь при переломах. При открытом переломе важно предотвратить попадание инфекции в рану, чтобы избежать воспаления и нагноений. Поврежденный участок следует обеззаразить, обработав окружность ранения антисептиком, и накрыть стерильной салфеткой до приезда медиков.
Для транспортировки пострадавшего в медицинское учреждение необходимо иммобилизовать конечность. Для этого используют подручные средства — фанеру, плоские доски или ветви деревьев, которые фиксируют к поврежденной конечности с помощью ткани или бинта. Если у человека травма позвоночника, для транспортировки применяют твердые носилки или плоские доски, на которые аккуратно укладывают больного.
Сроки консолидации переломов зависят от качества первой помощи и скорости транспортировки в больницу.
Механизм заживления
Сращивание переломов начинается сразу после травмы и бывает двух видов:
- Первичное сращивание. При надежном соединении костей наращивание костной мозоли не требуется. Перелом срастается легко и с хорошим кровообращением.
- Вторичное сращивание. Здесь необходимо наращивание костной мозоли из-за активного движения костных отломков.
Механизм сращивания переломов сложен и делится на несколько стадий:
- Первая стадия. Образуется сгусток из крови, окружающей поврежденный участок. Спустя несколько дней он трансформируется в новую ткань для строения кости.
- Вторая стадия. Сгусток заполняется клетками остеобластами и остеокластами, которые способствуют заживлению. Они выравнивают костные обломки и создают гранулярный мост, удерживающий края кости и предотвращающий смещение.
- Третья стадия. Через 2-3 недели гранулярный мост превращается в костную ткань, образуя хрупкую костную мозоль. Чтобы она не повредилась, перелом должен быть надежно иммобилизован.
- Четвертая стадия. Происходит полное сращивание перелома. В зависимости от тяжести травмы и места, это занимает 3-10 недель. Кровообращение нормализуется, что укрепляет кость. Полное восстановление ткани может занять 6-12 месяцев.
После завершения всех стадий сросшаяся кость восстанавливает свою прочность и способна выдерживать нагрузки.
Факторы, влияющие на скорость сращения костей
Заживление сломанной кости зависит от множества факторов, которые могут как ускорять, так и замедлять этот процесс. Регенерация индивидуальна для каждого пациента.
Первая помощь играет ключевую роль в скорости заживления. При открытом переломе важно предотвратить инфекцию в ране, так как воспаление и нагноение замедляют регенерацию.
Заживление происходит быстрее при переломах мелких костей.
При открытых переломах костная мозоль образуется медленнее, если возникает раневая инфекция, сопровождающаяся костной секвестрацией и посттравматическим остеомиелитом. Неправильная терапия может замедлить или полностью остановить формирование костной мозоли, что приводит к долго не срастающимся переломам с медленной консолидацией и ложным суставам:
- Гиповитаминоз и авитаминоз (остеомаляция у беременных, рахит, цинга).
- Нарушения работы паращитовидных желез (снижение кальция в крови) и гиперфункция надпочечников.
- Хронические заболевания и воспалительные процессы. Патологии в организме значительно увеличивают время восстановления после перелома.
- Избыточная масса тела негативно влияет на заживление костной ткани.
- Нарушение метаболизма.
- Несоблюдение сроков ношения гипсовой повязки. Часто долгие сроки срастания связаны с тем, что пациенты снимают гипс раньше, чем предписано врачом, что приводит к смещению срастающегося участка кости.
Скорость срастания костей также зависит от необходимости установки импланта, что бывает при множественных мелких осколках, когда собрать их заново невозможно.
Как ускорить срастание костей?
Для ускорения восстановления кости необходимо адекватное лечение, правильное питание и прием витаминных комплексов, обогащенных кальцием и витамином D. Витамин D можно получить из куриного желтка и солнечных лучей.
Срастание костей после перелома зависит от уровня кальция в организме, который является «строительным» элементом для костной ткани. Для повышения его концентрации назначаются специальные медицинские препараты, а рацион должен включать молочные продукты.
Пациентам с повреждениями костей рекомендуется физическая активность уже через несколько дней после травмы. Упражнения можно разделить на занятия в период иммобилизации и активность в период постиммобилизации.
Во время наложения гипса нагрузка направлена на профилактику застойных процессов. Рекомендуются следующие упражнения:
- идеомоторные упражнения – мысленное сохранение двигательной активности в поврежденной зоне;
- упражнения для свободных мышц для сохранения активности и профилактики мышечной атрофии;
- статические упражнения для поддержания тонуса;
- упражнения для противоположной конечности.
Тщательное выполнение этих рекомендаций ускорит процесс восстановления, и кость срастется быстро и правильно.
https://youtube.com/watch?v=oa3dyPGUvPM